Overview
Source : Suneel Dhand, MD, médecin, médecine interne, Beth Israel Deaconess Medical Center de fréquentant
Apprendre la bonne technique pour percussion et l’auscultation de l’appareil respiratoire est indispensable et est livré avec pratique sur vrais patients. La percussion est une compétence utile qui est souvent ignorée lors de la pratique clinique quotidienne, mais si effectuée correctement, il peut aider le médecin à identifier la pathologie pulmonaire sous-jacente. L’auscultation peut fournir un diagnostic quasi immédiat pour un certain nombre de conditions pulmonaires aiguës, y compris la maladie pulmonaire obstructive chronique (MPOC), asthme, pneumonie et un pneumothorax.
Les domaines d’auscultating les poumons correspondent aux zones du poumon. Chaque lobe pulmonaire peut être photographié sous la paroi thoracique, au cours de percussion et l’auscultation ()Figure 1). Le poumon droit a trois lobes : le lobe supérieur, moyen et inférieur. Le poumon gauche a deux lobes : le lobe supérieur et inférieur. Le lobe supérieur du poumon gauche a également une projection séparée appelée le lingual.
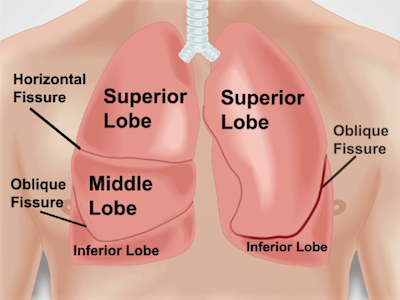
Figure 1. Anatomie des poumons à l’égard de la paroi thoracique. Une projection approximative des poumons et leurs fissures et lobes à la poitrine vers l’avant sur le mur. RUL - lobe supérieur droit ; RML - lobe moyen droit ; RLL - lobe inférieur droit ; LUL - lobe supérieur gauche ; LLL - lobe inférieur à gauche.
Procedure
1. positionnement
- S’assurer que le patient est déshabillé jusqu'à la taille.
- Positionner le patient sur la table d’examen à un angle de 30 à 45 degrés et une approche du côté droit. Examen de la partie postérieure du poumon nécessite le patient à être penché vers l’avant ou s’asseoir sur le bord du lit.
2. percussion
- Percuss deux paramètre vers l’arrière et vers l’avant, commencer à l’arrière.
- Placer le main non-dominante avec milieu doigt (pleximeter) pressée et hyperétendu fermement sur la zone de milieu du dos droit ou gauche du patient (baisser les niveaux des poumons vers l’arrière). Le plus ferme que le doigt est pressé à la paroi thoracique, le plus fort de la note de percussion tend à être.
- Veillez à ce que les autres doigts et palm ne sont pas pressées contre la poitrine du patient.
- Utilisez la pointe du médius (doigt plexor) de la main dominante pour Appuyez fermement sur le tiers supérieur (moyen ou distal phalange) du doigt de la main non dominante au moins deux fois (il est conseillé de garder les ongles courts) pleximeter. Le son doit être creux, ce qui représente un poumon rempli d’air.
- Répétez la percussion à quatre et cinq niveaux, en comparant chaque niveau poumon côte à côte, remontant à la paroi thoracique, en commençant par les frontières du poumon inférieur. Sur l’expiration, le bord inférieur des poumons est au niveau de la nervure de sixième à la ligne claviculaire et la huitième côte sur la ligne de midaxiallary vers l’avant, environ au niveau de l’apophyse épineuse T10 postérieurement.
- Percuss antérieurement et postérieurement, en plaçant le doigt sur la poitrine dans les espaces intercostaux.
- Apprécier la qualité des sons de percussion. Les résultats normaux sur la percussion du thorax sont :
- Note de résonance percussion : entendu sur un poumon normal rempli d’air.
- Remarque de percussion terne (le son entendu sur tissus solides) : le foie dans la poitrine inférieur droit et le cœur dans la poitrine gauche. Quand les percussions des poumons provoque ce bruit, il est indicatif de consolidation.
- Note tympanique percussion (un tambour-comme le bruit lorsque liquidienne au-dessus des organes creux) : espace de Traube, une zone recouvrant la bulle gastrique et bordée par le sixième nervure, ligne axillaire antérieure et le rebord costal gauche. Un épanchement pleural gauche produit un son de percussion terne dans l’espace de Traube.
- Noter la présence de sons de percussions pathologique. A « pierreux terne » ou note de percussion plat semble plus terne que le bruit sourd « standard ». Il ressemble à la note de percussion entendue sur la cuisse et témoigne d’un épanchement pleural. Une note de percussions hyper résonant est une percussion pathologique de son indicatif des poumons hyper gonflés d’un pneumothorax, d’emphysème ou de BPCO avancée.
3. l’auscultation
- Positionner le patient : demandez au patient de pencher vers l’avant ou s’asseoir debout afin d’examiner postérieurement. Demander au patient de plier le bras ou placez les mains sur l’opposition à épaules contribue également à obtenir une exposition maximale pour les champs pulmonaires.
- Placer le diaphragme du stéthoscope sur la poitrine du patient, et demander au patient de prendre des respirations profondes et sortir par la bouche.
- Ausculter à cinq niveaux vers l’arrière et vers l’avant, en comparant côte à côte.
- Bruits normaux sont appelés bruits vésiculaires, qui sont des sons graves plus forts lors de l’inspiration et plus douces sur l’expiration. Ils doivent être symétriques postérieurement.
- Notez la présence et la localisation des sons anormaux (adventice) souffle supplémentaire, tels que des craquements, une respiration sifflante, râles, stridor ou frottement de frottement pleural (tableau 1).
- Notez les caractéristiques suivantes de tout bruits anormaux (si présent) : volume, qualité, durée, et si elles se produisent pendant l’inspiration ou l’expiration (c'est-à-dire, le moment du cycle respiratoire). Nombreux bruits anormaux sont mieux entendus après avoir demandé au patient de tousser.
- Évaluer pour bronchophony, un accroissement de la transmission sonore sur le poumon consolidé, en demandant au patient de dire « 99 » ou « 1-2-1. » Egophony est un son « E » devient un « A » au poumon consolidé.
- Évaluer pour chuchoter pectoriloquy. Tout en auscultating avec le stéthoscope, demander au patient de chuchoter « 99 » ou « 1-2-1. » Dans le poumon consolidé, le réellement résonne mieux et plus clairement avec le stéthoscope.
| Bruits de souffle | Description | ||
| Bronchique | Sons souffle rude ou creux, semblables à ce que vous entendriez si vous avez placé votre stéthoscope sur la trachée ou des bronches principales. Dans d’autres domaines, ils peuvent être un signe de consolidation sous-jacent | ||
| Bronchovésiculaires | Normal sur les grandes voies aériennes et le sternum, anormaux dans d’autres domaines | ||
| Râles crépitants ou crépitations ou râles | Causés par le liquide dans les voies respiratoires et sont plus couramment entendus au cours de l’inspiration à la base des poumons. Elles peuvent être classées comme très bien ; qui sont doux, bref les sons aigus ou « pops », ou grossiers ; qui sont les plus fort et moins aigu que crépitations fines. Râles crépitants fins peuvent être entendues dans la fibrose pulmonaire et cours crépite dans la BPCO et de pneumonie. Noter le moment où les craquements. Insuffisance cardiaque en général produit des craquements fin | ||
| Respiration sifflante | Distinctive aigu continu du bip dans l’asthme et la MPOC | ||
| Râles | Tonalité sonore « ronflement » qui peut être auscultated dans toutes les conditions causant la maladie réactive airways, y compris la pneumonie, la BPCO et CHF | ||
| Stridor | Un bruit aigu anormal produit des voies respiratoires supérieures, généralement pendant l’inspiration (c’est souvent une urgence médicale) | ||
| RUB | Causée par des surfaces pleurales frotter contre l’autre (frottement de frottement pleural) et entendu plus de pleurésie ainsi que d’autres conditions, comme péricardite | ||
Le tableau 1. Un tableau récapitulant les résultats possibles lors de l’auscultation des poumons.
Apprendre la bonne technique pour percussion et l’auscultation de l’appareil respiratoire est indispensable pour le diagnostic de chevet de troubles pulmonaires. La percussion est un simple pourtant des compétences utiles, ce qui, si effectuée correctement, peuvent aider le médecin identifier la pathologie pulmonaire sous-jacente. En revanche, l’auscultation peut fournir un diagnostic quasi immédiat pour un certain nombre de conditions pulmonaires, y compris le pneumothorax, l’asthme, la pneumonie et la maladie pulmonaire obstructive chronique.
Dans une autre vidéo, nous avons couvert la façon d’effectuer l’inspection et palpation du système respiratoire. Cette vidéo mettra l’accent sur les marches de percussion et l’auscultation de cet examen.
Avant d’entrer dans les détails de l’examen clinique, passons en revue les lobes pulmonaires et les bruits de souffle. Cela nous aidera à mieux comprendre les sites anatomiques et les résultats de la percussion et l’auscultation.
Les zones pour percussion et l’auscultation des poumons correspondent aux lobes pulmonaires et chaque lobe pulmonaire peut être représenté sous la paroi thoracique. Le poumon droit, qui est le plus grand des deux, a trois lobes supérieur, moyen et inférieur. La fissure horizontale sépare le supérieur du lobe moyen, alors que la fissure oblique droite sépare le milieu de l’inférieure. Le poumon gauche a seulement deux lobes supérieur et inférieur-séparés par la fissure oblique gauche. Étant donné que les poumons sont surtout remplis d’air que nous respirons dans, percussions jouée sur la majeure partie de la zone du poumon produit un son résonant, qui est un son aigu, creux faible. Par conséquent, toute matité ou hyper-résonance est révélatrice de pathologie pulmonaire, par exemple un épanchement pleural ou pneumothorax, respectivement.
Bruits entendus par le stéthoscope pendant l’auscultation sont aussi bien particulières. Les deux sons entendus au cours de la respiration normale sont bronchique et vésiculaire. Bronchique, qui est plus tubulaires et creux, retentisse sur les grandes voies aériennes dans la poitrine. Considérant que, son vésiculaire, qui est doux, grave et bruissante, peut être entendu sur la majeure partie de la zone de tissu pulmonaire. Bruits anormaux incluent crépitations également connu sous le nom de râles, qui ont une valeur indicatives de liquide dans les petites voies aériennes. En revanche, respiration sifflante ou râles suggèrent la constriction des voies aériennes ou enflure, ce qui provoque l’obstruction partielle des voies aériennes. Bandes de frottement pleurales se produisent lorsque enflammée diapositive pleural surfaces contre l’autre pendant la respiration, et enfin le stridor est causé par l’obstruction des voies aériennes supérieures.
Avec cette connaissance de l’endroit où et quoi chercher lors de l’auscultation et la percussion respiratoire, nous allons discuter des étapes de la procédure à partir de percussions. Demandez au patient de s’asseoir tout droit ou penchez-vous vers l’avant. Commencez par la percussion de la surface postérieure. Placez votre main non dominante avec le doigt du milieu enfoncé et hyperétendu fermement sur la zone du milieu du dos du patient. Utilisez la pointe du médius de la main dominante pour Appuyez fermement sur la haut de la page troisième phalange du médius de la main de pressage au moins deux fois. Répétez cette procédure à quatre ou cinq niveaux, comparant côte-à-côte.
Effectuez la même procédure sur le thorax antérieur, travaillant à partir des frontières du poumon inférieur. Les deux vers l’avant et vers l’arrière, assurez-vous que le doigt du milieu de la main de pressage est placé dans les espaces intercostaux et non sur les côtes. Apprécier la qualité sonore de la percussion. Taraudage sur normal poumons remplis d’air devrait produire une note de percussion résonnante. Au contraire, percussions sur les tissus solides tels que le foie ou le cœur devraient produire une note terne. Et percussions sur des espaces creux, comme espace de Traube devrait donner une note tympanique, qui est un tambour-comme le bruit.
Enfin, passons à l’auscultation, qui est à l’écoute de sons de respiration à l’aide d’un stéthoscope. Pour commencer, demander au patient de pencher vers l’avant ou s’asseoir debout afin d’examiner postérieurement. Demander au patient de placer leurs mains sur les épaules adverses pour obtenir l’exposition maximale pour les champs pulmonaires. Placer la membrane sur la zone du milieu du dos du patient et leur demander de prendre des respirations profondes et sortir par le biais de leur bouche. Ausculter postérieurement à cinq niveaux et puis répétez la même procédure vers l’avant, en comparant côte-à-côte. Bruits normaux doivent être symétriques, aussi bien vers l’arrière et vers l’avant ; toute déviation est un indicateur possible d’une maladie pulmonaire.
Les trois dernières étapes d’auscultation sont des tests visant à identifier la consolidation pulmonaire. Premier de ces essais est d’évaluer pour bronchophony. Demander au patient de dire « 99 », tout en auscultating la région de la poitrine. Un accroissement de la transmission sonore indique un poumon consolidé. Second consiste à évaluer pour egophony. Demandez au patient de dire « E ». Quand un son « E » passe à un « A » dans le stéthoscope, c’est une indication d’un poumon consolidé. Enfin, évaluer pour chuchoter pectoriloquy. Demander au patient de chuchoter « 99 ». Dans le cas d’un poumon consolidé, le son sera réellement entendu mieux et plus clairement dans le stéthoscope. Aussi, toutes ces étapes doivent être effectuées postérieurement à différents endroits afin de couvrir la zone de l’ensemble du poumon. À la fin de l’examen, je remercie le patient et les faire changer en arrière.
Vous avez juste regardé les vidéo de JoVE sur la percussion et l’auscultation pour évaluation respiratoire. Distinguer les sons entendus au cours de cette partie de l’examen peut sembler parfois subjective, mais l’évaluation devient plus claire et plus facile avec la pratique, menant à un diagnostic « spot » pour nombreuses maladies pulmonaires. Comme toujours, Merci pour regarder !
Subscription Required. Please recommend JoVE to your librarian.
Applications and Summary
Percussion et l’auscultation doivent toujours se faire dans l’ordre chaque fois qu’un examen respiratoire complet. Apprendre à percuss correctement prend du temps et pratique (pratique peut se faire sur vous-même ou d’autres surfaces, telles qu’une table). Notez comment la note de percussion change naturellement sur les poumons remplis d’air, côtes et des organes pleins, tels que le cœur.
L’auscultation doit être effectuée sur chaque zone de poumon pour donner au médecin les meilleures chances d’identifier la mise au point d’une pathologie pulmonaire. Bruits anormaux doivent être facilement reconnaissables lorsque survenant chez un patient. Prévoir suffisamment de temps classer les bruits de souffle. Écouter pendant plusieurs cycles de respiration dans un domaine, si nécessaire, pour connaître la nature exacte des craquements, sifflements, râles ou autres résultats pathologiques. Faire la distinction entre certain souffle sons peuvent parfois sembler subjectif, mais deviendront plus facile avec la pratique, menant à un diagnostic « spot » pour nombreuses maladies pulmonaires.
Subscription Required. Please recommend JoVE to your librarian.




