Overview
Fuente: Richard Glickman-Simon, MD, profesor asistente, Departamento de salud pública y medicina comunitaria, Tufts University School of Medicine, MA
Evaluación apropiada de los ojos en un entorno de práctica general consiste en pruebas de visión, órbita inspección y examinación oftalmoscópica. Antes de comenzar el examen, es crucial estar familiarizado con la anatomía y la fisiología del ojo. El párpado superior debe ser ligeramente sobre el iris, pero no cubre a la pupila cuando se abra; el párpado inferior se encuentra por debajo del diafragma. La esclerótica aparece normalmente blanco o ligeramente buff en color. El aspecto de la conjuntiva, una membrana transparente que cubre la esclera anterior y los párpados internos, es un indicador sensible de enfermedades oculares, tales como infecciones e inflamación. La producción de lágrima de la glándula lacrimal se encuentra por encima y lateral del globo ocular. Lágrimas se extensión hacia abajo y atraviesa el ojo drena medialmente en dos puncta lacrimal antes de pasar en el conducto lacrimal sac y nasolagrimal en la nariz.
El diafragma separa la parte anterior de la cámara posterior. Los músculos del control del tamaño de la pupila del iris y los músculos del cuerpo ciliar detrás de él controlan de la distancia focal de la lente. El cuerpo ciliar produce el humor acuoso, que determina en gran medida de la presión intraocular (figura 1). Los nervios craneales II y III control pupilar reacción lente alojamiento; nervio craneal III controla la elevación del párpado superior; los nervios craneales III, IV y VI de control del movimiento de ojo. Los seis puntos cardinales de la mirada están controlados por seis músculos extraoculares (figura 2) inervados por los nervios craneales III, IV y VI.
La prueba visual es una parte esencial del examen oftalmológico y se realiza también como parte de evaluación del II par craneal durante el examen neurológico. Una imagen enfocada se proyecta sobre la retina después de que su luz atraviesa la córnea, pupila, lente y cuerpo vítreo. La proyección está boca abajo e invertida de derecha a izquierda, lo que significa que la luz que entra desde el menor campo de visión temporal golpea el cuadrante nasal superior de la retina. Células fotosensibles de la retina responden generando impulsos eléctricos, que se transmiten al nervio óptico y se transmite a la corteza visual a través de los tractos ópticos. Las cortezas visuales derecha e izquierdas procesan imágenes en de los campos visuales izquierdos y derecho, respectivamente.
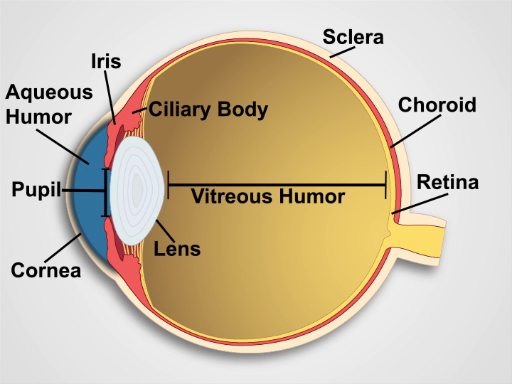
Figura 1. Anatomía del ojo. Un diagrama que muestra una vista sagital del ojo humano con las estructuras etiquetadas.
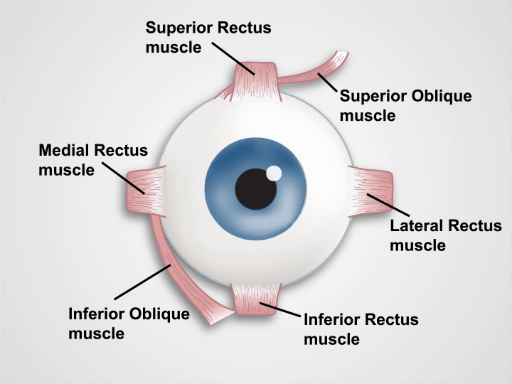
Figura 2. Los músculos del ojo. Una caricatura que muestra una vista frontal del ojo humano y de los músculos extraoculares (etiquetados).
Procedure
1. visión
La agudeza visual se registra como dos números (p. ej., corregida de 20/40). El primer número indica la distancia que el paciente estaba parado en la tabla (20 pies), y el número inferior indica la distancia desde la que una persona con visión normal (20/20) podía ver la línea más pequeña de impresión precisa leer por el paciente (los 40 ft con gafas). En los Estados Unidos, un paciente con visión de 20/200 o peor es considerado legalmente ciego.
- Si está disponible, utilice una tabla de Snellen bien iluminada, montado en la pared.
- Posición el paciente 20 pies de la tabla con gafas de lectura no en (si está utilizado normalmente).
- Que el paciente cubra un ojo con una tarjeta, y pida al paciente que lea la línea más pequeña de impresión posible; dar crédito para identificar correctamente la mitad o más de las letras.
- Registrar la agudeza visual indica al lado de esta línea, observando si era con corrección o no.
- Repita con el otro ojo.
- Si un gráfico de pared está disponible, conducta el mismo procedimiento con una tarjeta especialmente diseñada, el paciente puede sostener de 14 pulgadas de distancia (Figura 4), que simula la vista de una tabla de Snellen de 20 pies lejos. La tarjeta puede también utilizar para probar para la presbicia, o deteriorada cerca visión, común en las personas cuando llegan a la edad media; en presbicia, la visión mejora cuando la tarjeta se mantiene más lejos.
- En la ausencia de una carta o una tarjeta, la pantalla de agudeza visual utilizando cualquier letra.
- Visión periférica.
- Comenzar por pedir al paciente a usar ambos ojos para mirar a los ojos sin mirar en ningún otro lugar.
- Coloque las manos, con dos dedos levantados, laterales a los oídos del paciente, separados unos 2 pies.
- Mueva los dedos y llevarlos lentamente hacia delante, curvando ligeramente hacia adentro hacia el centro de la visión.
- Pida al paciente que decirle cuando se aprecia el movimiento de los dedos en la periferia. Normalmente, esto ocurre cuando los dedos son templos del paciente o unos 90° desde el centro de la mirada en cualquier lado.
- Aumentar la precisión de este examen moviendo lentamente un perno 5 mm, rojo rematada hacia adentro a lo largo de las líneas de proyección de las cuatro esquinas del campo de visión del paciente, observando cuando el paciente pueda ver primero el color en cada uno de los cuatro cuadrantes.
2. ojo inspección
- Frente al paciente y pida al paciente que mire directamente usted.
- Observar los ojos de cualquier asimetría o protuberancias.
- Inspeccione las cejas por escasez o descamación y los párpados para el cierre adecuado, ptosis, entropión, ectropión, retracción, decoloración, lesiones, inflamación, masas o descarga.
- Compruebe la sequedad o lagrimeo excesivo y examinar la glándula lacrimal y la saco para la hinchazón o sensibilidad.
- Exponer la conjuntiva y la esclera por que el paciente mire hacia arriba mientras tira suavemente hacia abajo en los párpados inferiores con los pulgares. Nota color, dilataciones vasculares, nódulos, inflamación o descarga.
- Brillar una linterna oblicuamente a través de la córnea, tomando nota de las irregularidades superficiales ni opacidades. Inspeccione el iris para anillos, sombras o inyección ciliar e inspeccione el lente para opacidades.
- Inspeccione a las pupilas para su tamaño, forma y simetría. Los alumnos son normalmente 3-4 mm de diámetro. En anisocoria, los diámetros de la pupila son desiguales por al menos 4 mm. Los términos miosis y midriasis se refieren a las pupilas anormalmente estrechas o dilatadas, respectivamente.
- Tienen los pacientes miran un penlight celebró unos 20 cm de distancia. En cuenta la posición de los reflejos corneales, que debe ser simétrico situado nasal justo al centro de las pupilas.
- Busque la reacción pupilar a la luz pidiendo al paciente que mire de la distancia en una habitación un poco oscura. Observe la pupila del paciente derecho mientras se columpia la pilas de derecha a izquierda a través del ojo derecho del paciente. Debe restringir. Ahora, la misma maniobra observando ambos ojos, teniendo cuidado de no permitir que cualquier luz en el ojo izquierdo del paciente. Ambas pupilas deben constreñir consensualmente. Repita esta prueba para el ojo izquierdo.
- Examinar el movimiento extraocular por pedir al paciente a mirar su dedo índice y seguir como se traza la forma de una gran "H" a una distancia cómoda en plena luz. Asegúrese de que la cabeza del paciente sigue siendo todavía. Ambos ojos deben moverse simétricamente a través de los puntos cardinales de la mirada.
- Momentáneamente mantener a la mirada del paciente en las posiciones extremas de la parte superiores, lateral y observar de nistagmo, que aparece como oscilaciones rítmicas involuntarias de los ojos.
- Si hay retraso de tapa buscando un borde anormal de la esclera sobre el iris en la mirada hacia abajo.
- Finalmente, que el paciente fijamente el dedo mientras se mueve hacia el puente de la nariz del paciente y observar igual convergencia de los ojos medialmente e igual la constricción pupilar.
- Si las pupilas no reaccionan, mantenga el dedo unos 10 cm de distancia y pida al paciente que mire alternativamente en el dedo y en la distancia más allá de él. Los alumnos deben restringir si bien centrado en el dedo.
Exámenes periódicos-como parte de prevención salud-permiten un diagnóstico precoz de varias enfermedades oculares, y es útil para monitorear el desarrollo del ojo en los niños. Muchas enfermedades sistémicas y procesos patológicos en el sistema nervioso tienen manifestaciones oculares. Un examen oftalmológico completo puede revelar signos de ceguera potencialmente las condiciones emergentes que requieren tratamiento inmediato.
En este video, va en primer lugar repasamos brevemente la anatomía y la fisiología del ojo, que será seguido por una demostración de los dos primeros aspectos de inspección de pruebas y orbital de evaluación visión ojo. El aspecto oftalmoscópico tercer examen-voluntad cubiertos en un video separado de esta colección.
Vamos a empezar por revisar brevemente la anatomía y fisiología del ojo. El ojo humano tiene una estructura compleja. Anterior, los párpados protegen un globo ocular. Normalmente, cuando el ojo está abierto, la tapa superior se apoya ligeramente sobre el diafragma y no cubre a la pupila, mientras que el párpado inferior se encuentra por debajo del diafragma. La capa externa del ojo, la esclerótica, normalmente aparece blanco o ligeramente buff en color. El aspecto de la conjuntiva, una membrana transparente que cubre la esclera anterior y los párpados internos-es un indicador sensible de enfermedades oculares, tales como infecciones e inflamación. La producción de lágrima de la glándula lacrimal se encuentra por encima y lateral a la vista.
Una sección sagital a través del ojo revela la córnea; el iris, que rodea a la pupila; la lente; el cuerpo ciliar; las capas exteriores como la esclerótica y la coroides; la retina más íntima; y el humor acuoso y vítreo. Como luz secuencialmente pasa a través de la córnea, pupila, lente y cuerpo vítreo, una imagen enfocada se proyecta sobre la retina. La proyección está boca abajo e invertida de derecha a izquierda. Células fotosensibles de la retina responden generando impulsos eléctricos, que son transmitidos al nervio craneal II, nervio óptico y pasaron por el tracto óptico a la corteza visual en los lóbulos occipitales del cerebro.
El nervio óptico también constituye las ramas aferentes de los circuitos para reflejo pupilar de la luz y la comodidad de la lente. Las señales eferentes de estas respuestas se transmiten a los músculos del iris y cuerpo ciliar por el nervio craneal III nervio oculomotor. III par craneal inerva también el músculo elevador del párpado superior que eleva el párpado superior. La disfunción de los músculos del párpado o de su fuente del nervio puede conducir a la Blefaroptosis o "párpado caído", también conocida como ptosis.
Estabilidad y movimientos en las seis direcciones cardinales de la mirada el resultado de una acción coordinada de los seis músculos extraoculares del ojo: el superior y los músculos oblicuos inferiores y los músculos recto superior, inferior, lateral y medial, que están inervados por los nervios craneales III, IV y VI. Así, evaluación de la respuesta pupilar y movimientos extraoculares proporciona al clínico las pistas sobre el funcionamiento y la integridad de los componentes oculares, los músculos extraoculares y los caminos neuronales que controlan estas estructuras.
Ahora que hemos repasado brevemente Anatomía básica y fisiología del ojo, vamos a discutir los pasos involucrados en la prueba de agudeza visual y visión periférica.
Agudeza visual mejor prueba utilizando una tabla de Snellen bien iluminada, montado en la pared. Posición del paciente unos 20 pies de la tabla. Solicitan no lectura gafas si normalmente utilizados. Pida al paciente que cubra un ojo con una tarjeta y luego leer la línea más pequeña de impresión posible. Dar crédito para identificar correctamente la mitad o más de las letras y la agudeza visual se registra como dos números situados al lado de la línea de impresión y si era con la corrección o no en cuenta. El primer número indica la distancia en pies que del paciente estaba parado en la tabla y el número inferior indica la distancia desde el que una persona con visión normal podría leer la correspondiente línea de impresión con precisión. Repita la prueba con el otro ojo.
Si un gráfico de pared está disponible, realizar el mismo procedimiento con una tarjeta especialmente diseñada que el paciente puede mantener lejos de 14 pulgadas. Esta tarjeta simula la vista de una tabla de Snellen de 20 pies de distancia y con frecuencia se utiliza para probar para la presbicia o deteriorado cerca de visión, que es común en las personas cuando llegan a edad media. Edad asociada a cambios de la causa de la lente los ojos gradualmente pierdan su capacidad para enfocar objetos cercanos. En la presbicia, puede mejorar la visión cuando la tarjeta se mantiene más lejos.
Al efectuar la prueba de la visión periférica. Comenzar por pedir al paciente a mirar a los ojos con dos de ellos sin buscar en ningún otro lugar. Coloca las manos, cada uno con dos dedos levantados, laterales a los oídos del paciente unos 2 pies de separación. Mueva los dedos y llevarlos lentamente hacia delante, curvando ligeramente hacia adentro hacia el centro de la visión y pida al paciente que decirle cuando ven el movimiento de los dedos en su periferia. Normalmente, esto ocurre cuando los dedos son templos del paciente o unos 90° desde el centro de la mirada en cualquier lado. Uno puede aumentar la precisión de este examen con la ayuda de la pluma roja rematada. Principio en un lugar fuera de la visión del paciente, lentamente muévala hacia adentro, siguiendo un arco hacia la nariz del paciente. Secuencialmente, repetir este proceso de las cuatro esquinas del campo de visión del paciente. Nota Cuando primero pueden ver el color, que es normalmente a 90 grados desde el centro de la mirada.
A continuación, vamos a discutir cómo llevar a cabo la inspección y palpación de las estructuras externas del ojo, cómo evaluar las respuestas pupilares y finalmente, como se prueba por los movimientos de ojo normal y patológico.
Lávese las manos cuidadosamente antes de hacer contacto con los ojos del paciente. Frente a la paciente y les pedimos que mirar directamente a usted. Inspeccione los ojos asimetría y protuberancias. Inspeccione las cejas por escasez o descamación. Luego que el paciente cierre suavemente sus ojos y revise sus párpados para el cierre adecuado, ptosis, lesiones, inflamación, masas o descarga. Con los ojos reabiertos, observar detenidamente por sequedad o lagrimeo excesivo. Inspeccione y palpe las glándulas lacrimales lateral y mediales sacos lagrimales para hinchazón o sensibilidad. A continuación, suavemente tire hacia abajo de los párpados inferiores con los pulgares y pida al paciente que mire hacia arriba para exponer la conjuntiva y la esclera. Nota de color y comprobar dilataciones vasculares, nódulos, inflamación o descarga. Recuerde, ictericia primer presenta como una coloración amarillenta de la esclerótica.
Brillar una linterna oblicuamente a través de la córnea, tomando nota de las irregularidades superficiales ni opacidades. Al mismo tiempo, inspeccione el iris para anillos, sombras o inyección ciliar y el cristalino para opacidades. También, revise a las pupilas de su tamaño, forma y simetría. Los alumnos son normalmente 3-4 mm de diámetro. En anisocoria, los diámetros de la pupila son desiguales por al menos 4 mm. En miosis, ellos son anormalmente estrechos, mientras que en midriasis, significativamente se dilatan. A continuación, tienen la mirada paciente en un penlight celebró unos 20 cm de distancia. Observe la posición de los reflejos corneales, que deben colocarse simétricamente sólo por la nariz hasta el centro de las pupilas.
Para probar la reacción pupilar, la sala tiene que oscurecerá un poco. Pida al paciente que mire de la distancia. Swing el bolígrafo por vía nasal en ojo derecho del paciente mientras observa a la pupila derecha. Normalmente, debe restringir. Ahora, repita la misma maniobra observando ambos ojos, teniendo cuidado de no permitir que cualquier luz en el ojo izquierdo del paciente. Ambas pupilas deben constreñir consensualmente. Repita esta prueba para el ojo izquierdo. Vuelva a encender las luces de la habitación para el resto del examen.
Examinar movimiento extraocular por pedir al paciente que mantenga su cabeza todavía y que su dedo índice con sus ojos como traza la forma de una gran "H" a una distancia cómoda. Observar los ojos del paciente en los seis puntos cardinales, tomando nota de cualquier asimetría. Movimientos oculares anormales pueden indicar lesiones que afectan a los nervios craneales III, IV y VI, que inervan los músculos extraoculares. Entonces, tienen la mirada paciente en su dedo mientras se mueve hacia el puente de su nariz y cuidado intermedio igual constricción pupilar y la convergencia de los ojos. Si las pupilas no reaccionan, mantenga el dedo unos 10 cm de distancia y pida al paciente que mire alternativamente en el dedo y en la distancia más allá de él. Los alumnos deben restringir si bien centrado en el dedo.
A continuación, mueva el dedo en dirección horizontal y vertical y mantener momentáneamente la mirada del paciente en las posiciones superiores y laterales extrema. Al hacerlo, observar por nistagmo, un oscilación rítmica involuntaria de los ojos, que puede verse en trastornos cerebelosos y vestibulares. Algunos movimientos de golpeo lateralmente es normal. Por último, busque "retraso de la tapa". Pida al paciente que mire hacia abajo y busque un borde anormal de la esclera sobre el iris en la mirada hacia abajo. Esto puede verse en el hipertiroidismo descontrolado junto con el saliente del ojo visible.
Sólo ha visto video de Zeus en el examen de los ojos. Ahora debe tener una comprensión básica de la anatomía y fisiología del ojo, así como de los pasos esenciales de la inspección visual de la prueba y el ojo. ¡Como siempre, gracias por ver!
Subscription Required. Please recommend JoVE to your librarian.
Applications and Summary
Muchas patologías oculares y sistémicas tienen manifestaciones que pueden identificarse durante el examen oftalmológico. La agudeza visual simple con una tabla de Snellen, o un sustituto adecuado, permite detección de miopía y presbicia - problemas de lejos y cerca de visión, respectivamente. Limitaciones en la visión periférica elevar la posibilidad de glaucoma, así como otras condiciones graves y siempre deben incitar aún más la evaluación oftalmológica. Hinchazón localizada de los párpados comúnmente resulta de lugares infectados o nodular chalazions causada por glándulas obstruidas. Palidez conjuntival puede ser un signo de anemia, mientras que la hiperemia y secreción sugieren conjuntivitis. Un área localizado, sin dolor y homogéneo de enrojecimiento escleral sugiere una hemorragia subconjuntival. Un ojo agudo doloroso, rojo con inyección ciliar alrededor del iris puede indicar lesión corneal o infección, iritis aguda o glaucoma de ángulo agudo, toda evaluación oftalmológica urgente que requiere. Ictericia se presenta primero como una coloración amarillenta de la esclerótica. Protrusión ocular y tapa lag son signos finales de hipertiroidismo de larga data. Anisocoria o pupilas desiguales, pueden ser causadas por trauma embotado, glaucoma o alteraciones en la inervación simpática o parasimpática a Iris a través del nervio craneal III. Desarrollo trastornos generalmente cuenta de mirada no conjugada en la infancia, mientras que adquirió parálisis del nervio craneal de infecciones, enfermedades neurológicas, o trauma tienden a ser la causa en los adultos. Ptosis generalmente resulta de un nervio craneal parálisis III, y nistagmo se observa en trastornos cerebelosos y vestibulares.
Subscription Required. Please recommend JoVE to your librarian.




