Summary
本研究の目的は、ヒトの肝臓移植をよりよく表し、レシピエントの生存率を改善するために、ラットの異所性肝移植モデルを変更することです。提示された方法は、ドナー肝臓の一般的な肝動脈をレシピエント肝臓の適切な肝動脈に接続することによって、肝動脈の流入を再確立する。
Abstract
ラットの異形性肝移植(OLT)モデルは、急性および慢性拒絶反応を研究するための強力なツールです。しかし、動脈の再接続がないため、ヒト肝臓移植の完全な表現ではありません。ここに記載されているのは、肝動脈(HA)の再結合を含む改変移植手順であり、移植結果の著しい改善につながる。平均12分および14秒の平均抗肝時間で、HAの再接続は、移植された肝臓の灌流を改善し、37.5%から88.2%に長期のレシピエント生存期間の増加をもたらす。このプロトコルは、ポータル静脈とインフラフェパティック劣った静脈を接続するために3Dプリントされたカフスとホルダーの使用が含まれています。これは、肝臓移植の複数の側面を研究するために実装することができます, 免疫応答や感染症から手順の技術的な側面に.この修飾ラットOLTプロトコルは、微小血管技術を用いた動脈の再接続のための簡単かつ実用的な方法を組み込むことで、ヒトの肝臓移植の側面を密接に模倣し、貴重で臨床的に関連する研究モデルとして機能する。
Introduction
肝臓病の世界的な負担は増加し続け、2005年から2013年の間に肝臓病関連死が30%増加し1,、2.肝移植は、多くの場合、末期肝疾患の患者のための唯一の頼りである。肝臓は2番目に移植頻度の高い固形臓器であり、世界的に行われた肝臓移植の数は2015年から2016年の11,2に7.25%増加した。その有病率にもかかわらず、移植後の生存率は33、4、54,5で停滞している。15年の患者生存率は53%と報告され、20年の患者生存率は21%3、5と低3,5い。新しい治療法や臨床成果の改善につながる可能性のあるエキサイティングな新しい免疫生物学のイニシアチブがありますが、それらをテストするための信頼性の高い小動物モデルはまだありません。
ラットOLTモデルは、拒絶,,反応66、7、8、9、10、7,8免疫寛容性11、移植虚血再灌流傷害12、免疫10抑制13、胆道樹損傷14、15、16、17,15,16,を含む肝臓移植の調査に広く使用されている。917しかし、現在の形態におけるモデルの欠点は、その高い術後罹患率および死亡率18、19,である。これは人間の操作と対立している重大な欠点であり、モデル20から臨床的に関連する結論を引き出す能力を損なう。
さらに、この罹患率の大部分は、存在しない、または不完全な肝動脈(HA)再接続18に起因することができる。ヒト肝臓移植の重要なステップであるが、技術的な困難はラットOLTモデルにおけるHA再接続を損なう傾向がある。その結果、胆管(BD)吻合は緊張し、胆汁漏れおよびBD壊死率が高い結果となる。胆道合併症22の高発生率を超えて、動脈流入の欠如は移植片肝臓移植後23の生理学を変え、ドナー肝臓移植片24の低酸素症および炎症した葉の炎症を起こした葉19、25、2625,26で観察された肝臓損傷を有する。19動脈リコネクションのないラットOLTも線維症27を促進する傾向がある。以下に説明するラットOLTプロトコルは、以前に公表されたラットOLT法28を用いた簡単なHA再構成ステップを組み込むことでこれらの問題に対処し、肝臓のパレンチマの保存と生存率の向上をもたらす。
肝臓移植には、(1)ドナーからの肝臓移植片の抽出、(2)ドナー肝臓移植片の調製、および(3)レシピエント肝臓を肝臓移植片に置換する3つの相を有する。この手順は、上皮下静脈(SHVC)、門脈静脈(PV)、インフラ下静脈(IHVC)、肝動脈(HA)、胆管(BD)の5つの解剖学的構造の操作を含む。
ラット中のOLTは、SHVC、PVおよびIHVCの微小吻合を用いて、まず、BD29のプルスルー技術を用いてLeeらによって導入された。このモデルは197930年に2カフ技術を使用して後に改良された。それ以来、いくつかの代替技術が提案されており、大部分は静脈吻合に焦点を当て、いくつかの修正を加えた2カフ技術を使用する31。27,HA吻合は、マイクロスチャー、カフ、およびイントラアルミニウムスリーブ,26、31、32、33、34などの技術を用26,いたラットOLTモデルに以前に説明されているが、これらの技術はしばしば高度な訓練を受けた微小外科的スキルを必要とし、ラット生理学を有意に変化させ、血栓症および/または胆道合併症によって妨31,32,3334げられる。
さらに、外科的処置の選択はまた、ラット肝移植の成功のために重要である、肝制時間(PVクランプから再構成されたPVを通る移植片の再灌流までの時間)に影響を与える可能性がある。具体的には、高い生存率は15〜20分36の無肝時間で観察され、30分は成功の上限である37、38。37,したがって、この方法の目的は、肝動脈を再接続し、移植された肝臓の効率的な灌流を促進し、レシピエント胆管への流れを維持し、レシピエントの生理学的状態を維持することができる、より侵襲的で、より容易に採用可能な外科用ラットOLTモデルを実施することです。
ここでは、ドナー肝臓のセリアックトランクの操作や1)1.5mmステントを使用して、受取人の適切なHAとの外皮スリーブ接続を行うなど、この改訂されたプロトコルのすべてのステップについて詳述します。 2)SHVC再構成のための流れ縫合糸、3)PVおよびIHVC再構成用の2つの3Dプリントプラスチックカフス39、40、4)HA39401818、27、4127および415)に対する微小血管スリーブリコネクションを、先に説明したBDステント技術28。,,PV によるコールド フラッシュと、以前の調査結果17に基づく抗生物質レジメンの 2 つの追加ステップも含まれます。この最適化されたOLTプロトコルは、周術期合併症および罹患率を最小限に抑え、ヒト肝臓移植に用いられた外科的手術手順をより密接にモデル化する。
Protocol
研究はげっ歯類の取り扱いと手術のガイドラインに従って行われ、研究プロトコルは大学医療ネットワーク動物ケア委員会(UHN AUP #:5840.3)によって承認され、カナダ動物ケア評議会のガイドラインに従っています。この研究では、オスのルイスラット(株LEW/SsNHsd)、生後12〜14週、体重は250〜300gである。
1. 機器のセットアップ
- 針ホルダーで31Gの鋭い先端を保持し、先端が切れるまで先端を繰り返し前後に曲げて鈍いL字型インジェクターを作成します。平らな金属ファイルを使用して、鈍く、注入器の端を滑らかにします。
- 3D プリントベースからポータル静脈 (PV) と赤外線下静脈 (IHVC) カフスをメスで切る (補足材料 1、補足材料1 、図 1、補足図 1)。
注:3D設計ソフトウェアは、3Dプリンタ(表)に自動組み込み樹脂39、40(,40補助材料1-10に含まれるすべての3Dプリント材料の仕様)を使用して印刷されるカフスとホルダーを設計するために使用されます。 - 22 G カテーテルを両面傾斜チューブ (長さ 3.5 mm) に切り取るために、新しいメスを使用します。メスを使用して、胆管(BD)ステントの表面にそっとエッチライン(チューブの壁を切断しないでください)。これらのエッチングは、手順中にネクタイが滑るのを防ぎます。
- 新しいメスを使用して、24 G カテーテルを片側傾斜エッジ チューブ (長さ 2.0 mm) に切断し、新しい動脈ステントの表面にいくつかの傷を作成します。
注:ステントへの圧力の適用を避けることによってBDステントの管腔の狭いまたは閉塞を防ぐ。ステントが狭窄または閉塞した場合、レシピエントの生存は胆道閉塞によって損なわれる。
- 3D プリントベースからポータル静脈 (PV) と赤外線下静脈 (IHVC) カフスをメスで切る (補足材料 1、補足材料1 、図 1、補足図 1)。
2. ドナー操作
- ヒートパッドを37°Cに設定し、手術プラットフォームの下に置きます。ラットのコア温度を直腸プローブで監視できるように、温度モニターをオンにします。イオブルラン麻酔装置を設置する。
注意:手術中、呼吸数、心拍数、臓器/粘膜の着色、ペダル離脱反射の有無を記録して麻酔の深さを監視します。 - すべての必要な器具や材料(すなわち、はさみ、鉗子、ガーゼ、ヘパリン、レトラクター、中間部パッド、綿の先端、4-0シルク、7-0シルク、8-0)で外科的にドレープされたワークスペースを配置します非吸収性無菌縫合糸、および10-0非吸収性モノフィラメント縫合糸)は、外科プラットフォームの側面に便利に配置した。
- リンガーの乳酸溶液と300 IUのヘパリンナトリウムを含むすべてのソリューションを使用してワークステーションを配置します( 材料表を参照)。
- 動物の重量を量る。5%のイソフルラン、5 L/分の空気流、および70%FiO2 誘導で麻酔室に置くことによってドナーラットを麻酔します。ラットが意識を失うと、麻酔を3%のイソフルラン、0.5 L/分の空気流、および70%FiO2に減少させる。つまんでペダルの反応の欠如を確認してください。
- 腹部の皮膚を準備します。電気剃毛を使用して、腹側から毛皮を取り外します。ドナーの呼吸率が安定して深い速度になるまで注意深く観察する。
- 外科的にドレープされたラットを置き、腹側が天井に面するようにします。3%のイソフルラン、0.5 L /分の空気流、および70%FiO 2で麻酔スカベンジャーに鼻を置きます。 腹壁をポビドネヨウ素で準備し、中線から外に働き、続いて70%エタノールを使用します。
- 丸い先端の外科用はさみを使用して、シフィイドプロセスから陰部のシンフィシスへの切開を行い、その後、両側の横切り切開で暴露を改善する。腹壁からの出血を止めるには、焼灼のための二極性電気外科ユニットを使用します。切開後、メンテナンスイソフルランを2%、0.5 L/分の気流、および70%FiO2に減らす。
注:毎秒約1呼吸の呼吸速度を達成するためにイオブルラン気化器を調整し、定期的に手術の過程で麻酔の深さを評価することを忘れないでください。 - xiphoidプロセスに4-0シルクステッチを置き、縫合糸を使用して胸壁のセファルドを引き込みます。麻酔スカベンジャーを所定の位置に保持する構造の上部にシルク糸をテープで貼ります。ドナーラットの体腔を3Dプリントされたレトラクター( 補足材料3を参照)を腹部の両側に置いたままにします(レトラクタは外科プラットフォーム上の磁石に取り付けられたゴムバンドで所定の位置に保持されます)。
注:蚊の鉗子はまた、xiphoidプロセスを把握し、セファラードを引き込むために使用することができます。テープを使用して蚊の鉗子を所定の位置に固定します。 - リンガーの乳酸溶液で湿らせた不織布ガーゼスポンジ(4cm x 4cm)を使用して、小腸と大腸を囲みます。小さな濡れた不織布のガーゼスポンジ(2cm x 4 cm)を使用して、肝臓を静かに覆います。
- 小さなロールガーゼを中間部の下に置き、腹部を持ち上げ、上腹部の下静脈(SHVC)の露出を改善します。
- ファルシフォーム靭帯を切る。マイクロ鉗子を使用して、左横隔膜静脈をSHVCから分離する。左横隔膜静脈を7-0シルクでリゲートし、SHVCの近くに滞在します。
注:リンガーの乳酸塩で湿らせた小さな、濡れた、不織布ガーゼスポンジを使用して、シフォシドプロセスから肝臓を静かに引き込み、左横隔膜静脈を露出させます。 - 丸い先端のはさみで左三角形と胃肝靭帯を切ります。
- 小さな濡れた不織布ガーゼスポンジを使用して、左葉と中央ローブをxiphoidプロセスに向かって慎重に引き戻して、コーデートローブを露出させます。葉突葉を肝臓の残りの部分から分離する靭帯を丸い先端のはさみで解放する。
- 食道に近い二極電気外科ユニットを使用して、肝食道靭帯を分割し、分離する。
注:小腸と大腸を腹腔の左側にそっとシフトし、濡れた不織布ガーゼで覆います。 - IHVCを覆う後腹性と脂肪を解剖する。IHVCを左腎静脈まで露出させ、隔離する。
- 綿棒でIHVCをわずかに置き換えて露出し、双極性電気外科ユニットを使用してIHVCの右側に合流する小さな静脈を焼灼する。また、IHVCにマージする任意の腰椎静脈を焼灼します。
- 右上副腎(副腎)静脈を2つの7-0シルク合字の間で分割し、IHVCの近くに留まる。穏やかな牽引の下でこれらを切断することによって、その後靭帯から肝臓を解放します。
- 右腎動脈から右腎静脈を分離し、細かい先端の焼灼を使用して隣接する組織から.右腎静脈オリフィスを8-0で密封する非吸収性無菌合字。
- PVを覆う脂肪を取り外して、PVを結合する点で幽門静脈(右胃静脈)と脾臓静脈を見つけます。7-0シルクでこれらの静脈をリゲートし、8-0でPVに最も近い側面を補強する非吸収性の無菌縫合糸口。ネクタイの間で静脈を分割します。
メモ:小さなぬれたガーゼを使用して十二指腸を引き戻してPVを露出させます。脂肪がPVから切り離されるとカフの挿入が容易になり、PVカフの狭窄も防ぎます。 - 300 IUのヘパリンナトリウムをIHVCに注入し、1mLの注射器(31G針)を用いて1mLの通常の生理食塩水に希釈した。
- BD分岐の5mm下に切開を行い、BDステントを一般的なBDに挿入します。余分なネクタイは、分岐の下に10ミリメートルである切開の下に行うことができます。ステントが固定されたら、この2つのタイ間のBDを切断します。
- BDまたは適切な肝動脈(HA)をクリップしないでください。切開時のBDの3時位置に10-0非吸収性無菌手術用モノフィラメント縫合糸を、再接続後のねじれを防ぐためのマーカーとして配置する。
- 適切なHAを露出し、2つの7-0シルク合字の間で胃十二指腸動脈(GDA)を分割します。左の胃動脈、脾動脈、およびセリアックの体幹を露出する。3つの動脈を遠位と離陸の近くに結び付ける。
- 左の胃動脈、脾動脈、およびセリアックの幹を切り、動脈の間を結ぶ。20 mLの冷たい(4°C)の乳酸溶液を21.5G針の20 mLシリンジを用いて、ゆっくりとPVに注入します。左腎静脈がIHVCと合流する地点の下に静脈を切り、フラッシュ流出を可能にする。
注:針は、ヒラムから可能な限り遠く保つ必要があります。ドナー肝臓冷灌流は1〜2分の間持続するべきである。肝臓を洗い流しながら、もう一方の手を使って冷たいリンガーの乳酸を肝臓表面に噴出させます。 - フラッシュ後にPVトランクを脾静脈の下に切ります。左腎静脈のすぐ上にIHVCをカット.ダイヤフラムに隣接するSHVCを切ります。
- 肝臓と後腹性の間の靭帯と結合組織を切断します。
注意:上部の騎兵吻合を容易にするために、前壁と後部SHVC壁の十分な長さがあることを確認してください。できるだけ長さを保持するために、ダイヤフラムに隣接して切断することが重要です。 - 肝臓を腹部から取り除いた後、4°Cリンガーの乳酸溶液で満たされた皿に素早く入れます。冷たい温度を維持するために氷パッドの上に皿を置きます。
- ドナーラットの遺骨を廃棄します, 機関のガイドラインに従って.
3. ドナーラット肝臓製剤(「バックベンチ」)
- 冷たいペトリ皿に、ドナーラット肝臓を水没させる十分な量の4°Cリンガーの乳酸溶液を充填します。下面が上向きになるように、皿に浮かぶドナー肝臓を慎重に回転させます。PVとIHVC(補足材料1 と 補足材料2)の袖口を皿に入れます。
- PVカフを通してPVを引き、静脈の端をカフの上に折ります。7-0シルクを使用して袖口の周りにしっかりとPVを結びます。PVを4°Cリンガーの乳酸溶液の10 mLで洗い流します。
- フラッシュなしで、IHVC でステップ 3.2 を繰り返します。
- セリアックトランクの周りの脂肪組織を取り除きます。セリアック幹、脾動脈、および左胃動脈の分岐を切り開くことによって、より大きな動脈スリーブカフを形成する(図2A)。
注:動脈ステントを共通HAに挿入することは困難です。ステントを挿入する前に、鉗子で動脈を数回伸ばしてまっすぐにします。ステントの傾斜が上向きで、動脈がねじれていないことを確認してください(図2B)。 - 長さ1.5mm24G動脈ステントを、動脈カフを介してドナー共通HAに入れます。8-0でステントを固定ポリプロピレン合字(図2C)を、リンガーの乳酸溶液でステントを洗い流す(図2D)。
- マイクロクランプ(長さは4〜6mm)を近位IHVCに配置し、ポータル再灌流後の失血を防ぎ、空気塞栓症を回避することを目的としています。
- 肝臓を回転させ、その上側を露出させます.2 つの 8-0 を挿入するSHVCの側面および内側の端にポリプロピレンテーパー点縫合線。
- 肝臓を4°Cに保ち、ドナーに移植する準備ができているようにします。
4. 受信者の操作
- 上記のドナー操作のセクションを参照し、手順 2.1 から 2.4 を繰り返します。
注:生後12〜14週齢の雄ルイスラットがここでは使用され、ドナーよりも重い5〜20gの重さがあります。手術中、呼吸数、心拍数、臓器/粘膜の着色、ペダル離脱反射の存在を確認して、麻酔の深さを監視します。 - 外科的にドレープされたラットを、腹側を上向きにして置きます。イオブルラン吸入のために麻酔スカベンジャーに鼻を置きます。眼を潤滑剤でしっとりする。まずプロビドネヨウ素で腹壁を準備し、次に70%エタノールで準備します。
- 腹側腹壁の両側にリンゲルの乳酸溶液を皮下に5mL注入する。手術助手の補佐を使用して、腹腔内手術の前に200mg/kgピペラシリンナトリウムを筋肉内に左腹壁に注入します。さらに、右腹壁に皮下10mg/mLブピバカインの0.5mLを投与する。
注:ピペラシリンナトリウムの同じ用量を1x/日で3日間投与します。 - 最初にプロビドネ-ヨウ素を使用して、次に70%エタノールで腹壁を再び準備します。胸骨xiphoidから陰部のシンフィシスの上に1cmの中線切開を行います。イソフルランを2%、0.5 L/分の空気流量に減少させ、切開後の麻酔の維持のためにFiO2 70%を減らします。
注:蚊の鉗子は、xiphoidプロセスを把握し、セファルドを引き込むために使用することができます。テープを使用して蚊の鉗子を所定の位置に固定します。体腔は外科プラットホームに磁気的に握られるゴムバンドが付いている両側の3Dプリントされたレトラクターによって開いたままにされる( 補足材料3を参照)。 - リンジャーの乳酸溶液で湿った不織布のガーゼスポンジ(4cm x 4 cm)で小腸と大腸を包みます。リンジャーの乳酸溶液で湿らせた小さな(2cm x 4cm)、濡れた不織布ガーゼスポンジを使用して、肝臓を優しく覆います。
- 小さな3Dプリントの支持パッド(バックホルダー; 補助材料4を参照)をラットの中間部の下に置き、スピンを曲げることによってSHVCの露出を増やします。これはラットで安全に行われ、外科医の助手によって実行される。
- ファルシフォーム靭帯を切断し、小さな湿った不織布ガーゼスポンジを使用して、xiphoidプロセスを静かに引き離し、左横隔膜静脈を露出させます。マイクロ鉗子を使用して、左横隔膜静脈をSHVCから分離する。横隔膜に近い7-0シルクで左横隔膜静脈をリゲートします。
- 丸い先端のはさみで左三角形と胃肝靭帯を切ります。
- 左葉と中葉を小さな湿った不織布ガーゼスポンジでxiphoidプロセスに向かって繊細に引っ張り、コーデートローブを明らかにします。原因葉と肝臓の残りの部分を分離する靭帯を切断します。
- 肝食道靭帯を分割し、肝臓の近くに滞在し、双極性電気外科ユニットで任意の出血点を凝結させる。肝臓の後部の側面で靭帯を切る。
- 小腸と大腸を慎重に腹腔の左側に引き込み、濡れた不織布ガーゼで覆います。
- IHVCの後腹性と脂肪を解剖して、IHVCを右腎静脈まで露出させ、隔離する。綿棒でIHVCをわずかに置き換え、二極電気外科ユニットを使用してIHVCの右側に合流する小さな静脈を焼灼する。同様に、IHVCに入る腰部静脈を焼灼する。
- 2つの7-0シルク合字の間で右の上副腎(副腎)静脈を分割します。穏やかな牽引の下でそれらを切断することによって、その後靭帯から肝臓を解放します。
- リンガーの乳酸溶液で湿らせた小さな湿ったガーゼを使用して、十二指腸を後退させ、PVを露出させます。PVと幽門静脈の分岐から脂肪を取り外します。
- BDを0.5cm下に分割し、遠位共通BDにBDステントを挿入します。余分なネクタイは、分岐の近くに、切開の上に配置することができます。BDを肝臓の近くでカットしますが、ネクタイに遠位します。
- BDを鉗子で分離し、BDまたは適切なHAをクリッピングしないようにしてください。再接続後のねじれを防ぐためマーカーとして、BDの3時位置に10-0非吸収性モノフィラメント(例えばエチロン)ステッチを配置します。
- 適切な HA と共通の HA と GDA の分岐を公開します。左 HA、中央 HA、および右 HA を公開します。CHA分岐部に遠位する3つの動脈を結び、肝臓に近い動脈を切断します, ネクタイの上に.
- SHVCの後ろに長い薄いガーゼを入れてください。
- IHVC の後ろに 3D プリントされた IHVC ホルダーまたは「ハンドル」(Cava 150g 2.1;補足資料 5を参照) を配置し、10-0 非吸収性モノフィラメンタチュア縫合を使用して 3D プリントされた「ハンドル」の端を縫い合わせます (図 3A)。
- 3DプリントされたPVホルダーまたは「ハンドル」(ポルタ1.4.1- 補足材料6)をPVの後ろに置き、肝臓に直接劣り、10-0非吸収性モノフィラメント縫合糸を使用して3Dプリントされた「ハンドル」の端を縫い合わせます。
- 7-0シルクの合字を3Dプリントホルダー(IHVCとPV)の下にゆるやかに結びます(図3A)。
- 3Dプリントされた騎兵ホルダーのすぐ下にあるはずの右腎静脈のすぐ上にIHVCをクランプします。
- 3DプリントされたPVホルダーのすぐ下にあるはずの幽門静脈のすぐ上にPVをクランプします。この時点で始まるアンヘパティック時間を記録します。麻酔の維持のために0.5%イソフルラン、0.5 L/分の空気流、および70%FiO2 に減少させる。
- 3mLの注射器を用いてPVの分岐を介して37°Cリンガーの乳酸溶液の2mLを27G針を取り付けたフラッシュ。
- キッツミラークランプで肝臓の上にSHVCをクランプします。同じクランプの下にカット, 可能な限り肝臓の近くに滞在.
- PV と IHVC の両方の 3D プリントされたホルダーの上に切り取ります (図 3A)。受信者の肝臓を取り除く。ドナー肝臓を慎重に向け、上部の騎兵吻合を作成できるように、レシピエントの体内に配置します。
- 8-0 を使用するポリプロピレンランニング縫合糸は、ダイヤフラム近くの受取人のSHVCとドナーのSHVCに参加する。まず、8-0の場所の縫合糸ドナーとレシピエントSHVCの左右の側面にポリプロピレン。次に、これらを静脈壁の外側に結びます。
- 左の8-0を使用する左から右にSHVCの後壁をステッチし、右8-0に結ぶポリプロピレンポリプロピレン。左の8-0を使用するポリプロピレンは、左から右にSHVC吻合の前壁をステッチし、縫合線の最後の3分の2を緩く残す。任意の気泡を抽出することを確認しながら、緩いステッチの間にリンガーの乳酸の20 mLを使用してフラッシュ。
- ゆるいステッチを締め、SHVCの外側にネクタイを作ります。残りの8-0をカットポリプロピレン縫合。
注: クリップは、受信者の SHVC を所定の位置に保持し、ドナーと受信者の SHVC を一緒に縫い合わせるのが容易になります。SHVC 吻当の持続時間を記録します。この時点で、ポルタハンドルはホルダーアーム装置(ホルダーアームマクギル+ホルダーミニアームLAB+ホルダーアームソフトパーツ1.3;補足材料7、補足材料8、補足材料9をそれぞれ参照)に取り付けられ、肝臓に直接劣る。この装置は、3D プリントホルダーベース(ホルダーベース 3.1;補足材料 10を参照)でサポートされています。 - PVカフ(補足材料1)をドナーから受け手PVに挿入し、7-0シルクのネクタイを締めます。ドナーとレシピエントのPVをリンジャーの乳酸溶液で、接続前に37°Cに温めます。
- SHVCから外傷性クランプを取り外し(最初に)、次にPV(第2)の微小血管クリップを取り外します。温かい血液で肝臓を再浸透;この時点で、無肝相時間は終了した。この時間を記録します。
- 肝臓の上に10mLの温かいリンジャーの乳酸溶液を注ぎ、温めます。丸い先端のはさみで3Dプリントされたホルダーを取り外します(固定ステッチをカットします)。
- ドナー IHVC カフ (補足材料 2) を受け取る IHVC に挿入し、7-0 シルクタイで固定します。最初にドナー IHVC クリップを取り外し、次に受信者のクリップを取り外します (図 3B)。カバは、上述のようにホルダー装置とホルダーベースに取り付けられ、
- 丸い先端のはさみ(固定ステッチを切る)で3Dプリンタホルダー(ポルタとカバ)を取り外します。図3C)を接続したIHVC(図3D)Dを生成する。
- 慎重に出血のために肝臓の周りの領域を調べます.37°Cリンガーの乳酸溶液を体腔内に3mLインスティル。
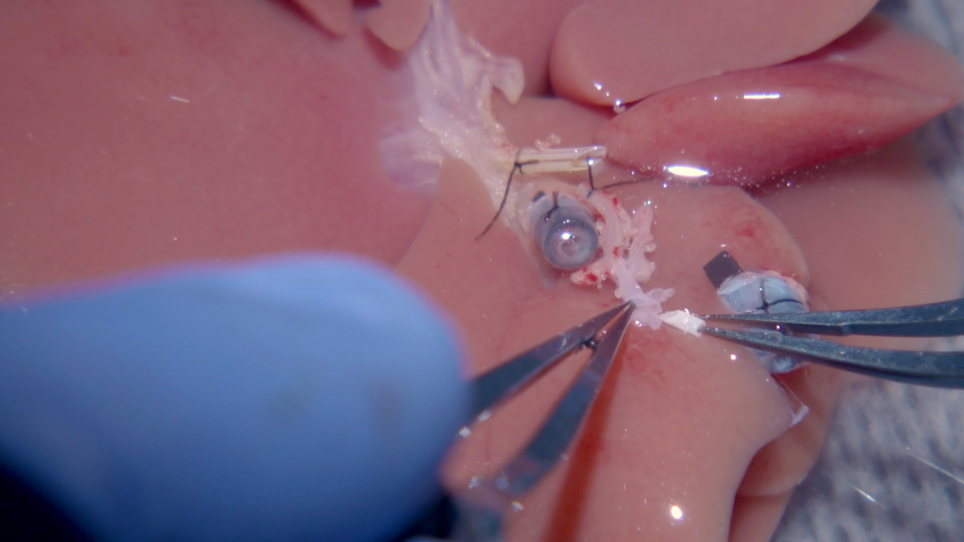
- 動脈吻合: ステントを越えて伸びるドナーからセリアック幹の部分を切断する。
- 受取人の適切なHAをクランプし、最後にネクタイを切断します。血管を取り囲む余分な組織を切り落とす(図4A)。リンガーの乳酸溶液を使用して、ドナーとレシピエントの両方の容器の内腔を洗い流します。
- 受取人の適切なHAをドナーHAステントのスリーブに引き込み、HA吻当を達成します。(ドナー)HAの左側面を通って10-0エチロンを置き、ステントの遠位オリフィスの上に2.5mm(外側から内側へ)、その後、湾曲した針で導かれる10-0エチロン(4cmの長さ)でステントの端を通って出て行く(図4B)。
- 受取人に適切なHA 0.5mmを容器オリフィスの下にトランスフィックスし、最初にステッチを(内側から外側へ)血管の左側に、次に(外側から内側へ)動脈の右側に置きます。
- (ドナー)HAの右壁を通って縫合を内側から外側に、元のステッチと同じステントオリフィスから離れた位置に置きます。10-0 非吸収性モノフィラメントの両端を引き上げ、受信者の適切な HA を HA ステントに滑り込ませます (図 4C)。
注:血液のポンピングを観察してください。1つの選択肢は、血液が吻合を通してポンピングしていることを確認するためにドナーGDAを切断することです。GDAが切断された場合は、手順の次のステップに進む前に、動脈を再結合してください。 - 10-0非吸収性モノフィラメントをドナーHA(図4D)に結び付ける。動脈吻動はこれで完成です。
- 胆道吻合: 受け手の BD とステントの周囲にゆるやかにネクタイを置き(図 5A)、BD ステントを取り外します。A胆道接続が完了する前に、レシピエントとドナーの両方のBDをフラッシュします。
- ドナーのBDステントを受け手の胆管(図5B)に挿入し、以前に受取人BDの周りに置かれたネクタイを締めます(図5C)。
- 腸を体腔に戻します。37°Cリンガーの乳酸溶液を2mLを空洞に入れ、洗浄する。溶液の一部をガーゼで浸します。
- 5-0モノクリルで頭頂部腹膜と皮膚を縫い上げる前に、腸が元の位置に戻っていることを確認してください。
- 5-0モノクリルで2層の切開を閉じます。縫い付けられた頭頂部の周りに0.5%ブピバカインの0.5mLを注入し、皮膚が一緒に縫い合わされたらこれを繰り返します。
- ケージに移すときに、受け手のネズミをペーパータオルにそっと振り込みます。目覚めの時から水と食べ物への動物の自由なアクセスを許可します。暖かい水循環毛布をケージの半分の下に24〜38時間保管してください。1つのラットは、即時術後の期間中に1つのケージに指定されます。
5. 術後ケア
- 食品ペレットを水に浸し、ケージの床のペトリ皿に入れます。
- ラットの心拍数、呼吸数、皮膚の色を監視します。
- 術後1日、2日、3日目にピペラシリンを投与する。ブプレノルフィンを皮下に投与し、行動の変化、無気力、手入れの行きのない毛皮、うつ病、突然変異、または最初の72時間の食欲不振などの痛みの徴候を監視する。
注:痛みは移植後3日間、少なくとも1日2倍、その後少なくとも1日1倍以降に評価されます。
Representative Results
先に説明したプロトコル28を用いて非HA吻合ラットOLTモデルを確立する一方で、我々のチームは、それぞれ21日と60日後に50%および37.5%の生存率を観察した。HA吻合のない長期生存率が高い場合、28のグループでは報告されているが、これらの初期の結果は動脈の流入を有さないという欠点を強調している。対照的に、最適化されたHAリコネクション手順は、長期生存期間を37.5%から88.2%(p = 0.015)に有意に増加させた(図6)。
HAリコネクションを伴わない移植動物の代表的なサブセットの組織学的分析(6日目および13日目の手術後)は、眼球壊死による低酸素性肝損傷の徴候を示した(図7)。広範な肝壊死は、これらの動物におけるアラニンアミノトランスセファーゼ(ALT)およびアスパラギン酸アミノトランスセファーゼ(AST)の非常に高いレベルと関連していた(図7)。対照的に、移植されたラットは、HAリコネクションで肝損傷の徴候を示さなかったし、組織化されたアチーニ、小葉(例えば、中央静脈および肝静脈を有する門脈)、動脈および胆管を有する正常な肝臓の接合構造を明らかにした(図7)。
23回の別々の操作の間に平均の抗肝時間は許容されたが(12分および14 s[±78 s])、非HA再接続モデルでの生存は、最終的に増加した練習で改善することができる。しかし、HAの再接続なしで移植された4匹の動物のうち3匹(長期生存のために追跡されていた)は、56日、96日、111日目の苦痛のために安楽死させたことは注目に値する。さらに、肝臓の組織学的分析は、著しい胆管増殖、門脈線維症および炎症、および歪んだ肝臓のパレンチマを含む低酸素肝傷害後の反応性変化を明らかにした(補足図2)。低酸素性肝損傷の形態学的特徴の存在は、HA再接続が効率的な肝臓灌流および正常な機能にとって重要であるという知見を裏付ける。

図1:ポータル静脈とインフラフェパティック下静脈の3Dプリントカフデザインの模式図。 最初のネクタイはハンドル(iii)に最も近い溝(ii)で締め付け、2番目のネクタイはハンドルから最も遠い溝(i)で締め付けます。外径は、(iv)ポータル静脈(PV)2.38mm、インフラフェパティック下静脈(IHVC)の2.15mmです。内径は、PVの場合は(v)1.74 mm、IHVCの場合は1.38mmです。長さは、(vi) PV 2.60 mm、IHVC 用 2.15 mm です (すべての 3D プリント材料の正確な仕様は 補足資料にあります)。 この図の大きなバージョンを表示するには、ここをクリックしてください。

図2:移植片における肝動脈ステント挿入。(A)セリアック幹(i)の開口部端部は、脾動脈を左胃動脈に切断することによって広がり、共通HAの分岐を露呈する。(ii) BDステントは、ドナーラット肝臓の抽出前に結ばれている。(iii)PVカフと(iv)IHVCカフは、袖口の上に容器の端部を折りたたんで挿入され、結ばれています。(B)(i) HAステントを挿入するために、露光された共通HAは鉗子で複数回伸張される。(C) (i) HA ステントは、HA に安全に配置され、8-0 で結ばれています。プロレン。(D)(i) HAステントは(ii)リンガーの乳酸溶液(BD=胆管、IHVC=インフラ下静脈、HA=肝動脈)で洗い流される。この図の大きなバージョンを表示するには、ここをクリックしてください。

図3:3Dプリントホルダーを使用したインフラヘパティック劣ったカバ接続。 (A) (i) PV は、IHVC 接続と同じ手法を使用して接続されます。移植片は(ii)IHVCカフの上にクランプされる。受け取ったIHVC開口部は、開口部の側面で(iv)3Dプリントホルダーに縫合され、開いた状態に保ちます。緩い(v)7-0シルクは、受取人IHVCの周りに結ばれています。(B)移植片IHVCのカフは、(i)レシピエントIHVC内に挿入される。緩いネクタイが締め付けになりました。(C)クランプを取り外し、(i) 3Dプリントホルダーははさみで取り外します。(D) 追加の (i) 7-0シルクは、安全でない場合は接続の周りに結ばれていますが、通常は 1 つのネクタイで十分です (PV = ポータル静脈, IHVC = インフラパティック下静脈). この図の大きなバージョンを表示するには、ここをクリックしてください。

図4:肝動脈の微小血管スリーブ接続。(A) (i) BD ステントが受信者に接続されていない。(ii)HAステントは、(iv)レシピエントの適切なHAにリンクされている移植片に配置される。(iii) PVが接続されている。(B)10-0エチロン(i)湾曲針を有するエチロンは、HAステントを通して受信者HA開口部端の側面に引き込まれる。B(C) 10-0 エチロンは HA ステントを通して引き戻されます。したがって、受取人の適切なHAはステントをスリーブのように引き抜きます。(D) (i) 10-0 エチロンのネクタイは、受信者の適切な HA が最初に HA ステントを通る部分にステントに引き込まれると行われます。(E)図示は、(B)、(C)及びC(D)(BD=胆管、HA=肝動脈、PV=門脈)に記載のHA吻合の模式図である。D*セリアックの幹の開口は、左胃動脈に脾動脈を切断することによって広がる。この図の大きなバージョンを表示するには、ここをクリックしてください。

図5:2つのステントを使用した胆管接続。(A)(i) グラフトBDステントは、受取人のBDの開口部でゆるやかに結ばれた(ii)ステントの助けを借りて受取人BDに挿入される。B(C)受け手側ステントをゆるやかに固定しているネクタイが接続を結ぶのに使用され、(i) ステントの滑りやねじれを避けるために、別の7-0シルクがしっかりとステントを固定するために使用されます。この図の大きなバージョンを表示するには、ここをクリックしてください。

図6:移植率生存率。 HAリコネクションなしの直交性ラット肝移植(n=8)及びHAリコネクション(n=17)を用いた。動物は、少なくとも60日間、肝不全および/または感染の徴候に対する移植後に密接に従う。手術後に合併症を示さなかったラットは生存者と見なされた(*p = 0.015、カプラン・マイヤー推定[ロングランクテスト]によって計算された)。 この図の大きなバージョンを表示するには、ここをクリックしてください。

図7:肝臓組織病理学的評価肝臓移植後6日目および13日目に肝動脈(HA)再接続を伴う(A)動物(A)を有する代表的なヘマトキシリンおよびエオシン染色切片(A)。(C)正常な肝臓のパレンチマは、門脈のトライアド(門脈、動脈、胆管)、中央静脈、およびアチーニを含む小葉を示す。ポータルトライアドの隣にある肝細胞はゾーン1肝細胞です。葉葉内の中央静脈の隣にある肝細胞は、ゾーン3肝細胞である。ゾーン1と3の間の肝細胞は、ゾーン2肝細胞(ALT=アラニンアミノトランスビシラーゼ、AST=アスパラギン酸アミノトランスセファーゼ、CV=中央静脈)である。この図の大きなバージョンを表示するには、ここをクリックしてください。

補助図1:ステントとカフ寸法この図の大きなバージョンを表示するには、ここをクリックしてください。

補助図2:肝臓パレンチマの破壊を示す肝臓組織病理学的評価 LTxの後の54、96、および111日でHA再接続のない動物の代表的なヘマトキシリンおよびエオシン染色切片は、 この図のより大きなバージョンを表示するにはここをクリックしてください。
補足材料1:ポルタカフ200g - サポート2.0。このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料2:カヴァカフ200g - サポート2.0。このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料 3: 肝臓のレトラクター 200g.このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料4:バックホルダー - 1.2。このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料 5: Cava 150g - 2.1.このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料 6: ポルタ 1.4.1.このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料7:ホルダーアームマクギル。このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料8:ホルダーミニアームラボ。このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料9:ホルダーおよび腕のソフトパーツ1.3。このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
補足材料 10: ホルダーベース - 3.1.このファイルを表示するには、ここをクリックしてください (右クリックしてダウンロードしてください)。
Discussion
小動物の肝臓移植モデルは、移植免疫を理解し、新しい治療戦略32を同定するために重要である。理想的な小動物の肝臓移植モデルは動脈吻当を含む人間のプロシージャのすべてのステップを複製する。ほとんどのバージョンは、合併症や罹患率の高い率につながるHA吻病ステップを組み込んでいないので、ラットOLTモデルからの結果を解釈することは困難な場合があります 42.いくつかの再建手順は、腎臓27の除去を必要とする腎動脈を使用している。このプロトコルは、人間の手順で発生するものを超えているため、臓器の除去を回避します。
動脈再建は、ラット大動脈31を操作することによっても行うことができる。しかし、これらの方法は、大動脈の広範な解剖およびクランプを必要とする。クランプ時間が長引くと、レシピエントラットは遠位虚血43に関連する悪い結果を有する。ヒトでは、LT外科技術は、レシピエント胃十二指腸動脈(GDA)の結紮および分裂を伴う。しかし、げっ歯類の生理学的および解剖学的特徴は、この技術を用いた移植をより生理的に困難にし、合併症(すなわち、膵臓および胆管35 および胆汁漏れ44の壊死)を引き起こす可能性がある。このプロトコルにおける動脈の再接続は、この課題を回避し、ダクト血流を維持し、レシピエントの結果を改善することを目的としています。
ラットHAの再構成のためのスリーブおよびステント技術の使用については、先に27を説明した。この技術では、ステントをガイドとして使用し、ドナーセリアックトランクからレシピエント共通HAに動脈を再構築する。受信者共通 HA は解剖され、受信者 GDA は27に縛られます。その結果、レシピエントBDの下の部分と膵臓の頭部への血液供給が損なわれる可能性があります。この領域への副循環は、多くの場合、胆管に不十分な血流を提供すると考えられています。例えば、このプロトコルは、最初に受け取り側GDAを微小血管クリップでクランプし、次に受取人BDを分割する。GDAをクランプすると、分割されたBDはブリードしません。GDAクランプを取り外した後、BDからの活発な出血が観察される。このプロトコルは、分割されたレシピエント胆管への良好な流れを維持し、十分な肝臓血灌流を提供し、OLT低酸素症肝傷害を予防することによって、レシピエント肝臓組織の生理学を保護する。
ドナー側では、HAステントは、セリアックトランク、左胃動脈、脾動脈からパッチを作成することによって、移植片調製中にセリアックトランクに容易に挿入される。ステントは広い開口部を通して挿入することができ、セリアックトランクだけにステントを挿入しようとするよりも難しい。HAステントに使用するのに最適なサイズは24Gであることがわかりました。ステントの長さは、受取人の適切なHAをドナーの共通HAに容易に引き込むことを可能にする開放ゲートとして機能するため、長さは1.0〜1.5mmでなければならない。10-0エチロン縫合糸が置かれている場所に注意を払って、この接続を流れる血液はステントに直接触れることはありませんし、レシピエントの適切なHAは、合併症のリスクを減らし、内部からそれを保護します。重要なことに、ドナーのHAは血管れん縮を避けるために締め付けられません。動脈再建の成功は、ドナーGDAを開いたままにしておくことで評価される。成功した吻合は、再建が完了するとドナーGDAからの良好な血流をもたらす。
このプロトコルでは、他のプロトコルと同様に、SHVC再接続は最も遅いステップであり、最終的には、アンパラフェティック相の持続時間を指示する。肝期間が長くなるにつれて、リスク虚血性傷害および肝機能障害は45を増加させる。OLTラットモデルのもう一つの重要な要素は、移植片、ステント、およびカフスのサイズです。移植片が小さすぎると、移植片がねじれたり反転したりして、血管接続を妨げる。ステントと袖口のサイズは、ラットの年齢、性別、体重、および株に応じて調整を必要とする場合があります。ここで使用したカフスのサイズは、前に説明した28と選択され、ラットサイズに制御する1つのカフサイズが使用された。フォローアップ期間中に苦痛や合併症(すなわち、肝臓の混雑、浮腫、腹水、または脾腫)の兆候はなかった(現在まで:中央値=133日後、最低=115日後、最大=161日後)。年齢と性別の両方を考慮した様々なラット株に対するPVおよびIHVCの適切なサイズを決定するためのさらなる研究が保証されている。
この変更されたラット OLT プロトコルは、PVおよび IHVC に 3D プリントされたカフスを使用します。PVとIHVCを接続するための既存の方法は、マイクロスチュージ技術32、カフ技術46、及びマイクロス合面一時副木技術47を含む。3Dプリントカフ技術は、ラット株に応じてカフのサイズを標準化することができ、準備と使用が容易であるため、選択されました。同じ寸法のカフスを大量に一度にプリントできます。カフの外面は、ネクタイを固定し、スリップを防ぐために2つの溝を持っています。袖口の操作を容易にするために袖口はまた袖口の設計に組み込まれる。全体として、3Dプリントされたカフスを組み込むことは、無肝時間を短縮することによって、高い成功率とOLT手順の再現性につながると考えられています。この技術はまた、外科的学習曲線を短縮すると判断される。
結論として、記載されたプロトコルは、動脈再接続工程を組み込むことによりヒト肝移植に類似したモデルを確立した。このプロトコルは、肝臓移植の多くの免疫学的および外科的側面を研究するために適応することができ、移植に関連する新しい治療介入をテストするためのモデルとして役立つことができる。
Disclosures
著者らは開示するものは何もない。
Acknowledgments
この研究は、UHNの多臓器移植プログラムからの資金とトロント将軍とトロント西部財団からの支援を通じて資金提供されました。
Materials
| Name | Company | Catalog Number | Comments |
| 10-0 Ethilon | Ethicon | 2830G | 10-0 Ethilon Black 1X5" BV100-4 Taper |
| 10mL Syringe | BD | B302995 | Luer-Lok Tip, Sterile, Disposable |
| 1mL Syringe | BD | B309628 | Luer-Lok Tip, Sterile, Disposable |
| 20mL Syringe | BD | B301031 | Luer-Lok Tip, Sterile, Disposable |
| 3D Printed Cuff for IHVC | Custom | ||
| 3D Printed Cuff for PV | Custom | ||
| 3D Printed Holder for IHVC | Custom | ||
| 3D Printed Holder for PV | Custom | ||
| 3mL Syringe | BD | B309657 | Luer-Lok Tip, Sterile, Disposable |
| 4-0 Sofsilk | Coviden | GS-835 | Wx coded braided silk, 30", Suture 1-Needle 26 mm Length 1/2 Circle Taper Point Needle |
| 5-0 Monocryl | Ethicon | Y433H | Undyed Monofilament 1X27" TF |
| 5mL Syringe | BD | B309646 | Luer-Lok Tip, Sterile, Disposable |
| 7-0 Silk | Teleflex Medical | 103-S | Black |
| 8-0 Prolene | Ethicon | 2775G | 8-0 Prolene Blue 1X24" BV130-5 EVP Double Armed |
| Barraquer Micro Needle Holder Without Catch | Aesculap Surgical Instruments | FD231R | Curved 120 mm, 4 3/4″ |
| Barraquer Needle Holder, Extra Fine Jaws 8.0mm, Curved With Out Lock | Rumex International Co. | 8-025T | Small Size, Titanium |
| Barraquer Needle Holder, Fine Jaws 12.0mm, Curved With Out Lock | Rumex International Co. | 8-021T | Small Size, Titanium |
| BD Insyte Autoguard BC 22 GA x 1.00 IN | BD Angiocath / Autoguard | 382523 | 22 G x 1.00" (0.9 mm x 25 mm) Wingless catheter, 37 mL/min |
| BDPrecisionGlide Single-use Needles: Regular Bevel - Regular Wall. | BD | B305106 | PrecisionGlide stainless-steel needles with translucent, color-coded, polypropylene hubs. 22 G |
| BD Precisionglide Syringe Needle 21G | BD | 305167 | Gauge 21, length 1.5 inch, hypodermic needle |
| BD Precisionglide Syringe Needle 30G | BD | 305128 | Gauge 30, length 1 inch, hypodermic needle |
| Betadine Solution by Purdue Products LP | Purdue Products Lp | 67618-150-17 | 10% povidone–iodine topical solution USP |
| Bupivacaine Injection BP 0.5% | SteriMax Inc. | DIN:02443694 | 0.5% (100mg/20mL) |
| Curved Tying Forceps | Duckworth & Kent | 2-501E | 6mm tying platforms, straight shafts, flat handle, length 88mm |
| DC Temperature Controller | FHC Inc. | 40-90-8D | |
| DK Iris Scissors (Curved) | Duckworth & Kent | 1-211B | Blunt tips, cut length 4mm, tip to pivot length 11mm, round handle, length 107mm |
| Ethanol, 200 proof (100%), USP, Decon Labs | Decon Labs, Inc. | 2716 | Dilute to 70% with d2H2O |
| Fine Adjustable Wire Retractor | Fine Science Tools | 17004-05 | Maximum spread: 3.5cm, Depth 5cm |
| Harvard Apparatus Isoflurane Funnel-Fill Vaporizer | Harvard Appartus Limited | 34-1040SV | |
| Heparin LEO(heparin sodium) | LEO Pharma Inc. | DIN:00453811 | 10,000 i.u./10 mL |
| Ice-Pak | Cryopak | FIP88016 | 4.00 in. x 7.00 in., thickness 1.50 inch |
| Isoflurane United States Pharmacopeia (USP) 99.9% | Piramal Healthcare Limited | DIN: 02231929 | 250 mL, Inhalation Anesthetic, NDC 66794-017-25 |
| Khaw Transconjunctival Adjustable Suture Control Forceps | Duckworth & Kent | 2-502N | 5mm highly polished tying platforms, straight shafts, flat handle, length 84mm |
| Lactate Ringer's Injected USP, 1000mL | Baxter Co. | DIN: 00061085 | JB2324 |
| McPherson Tying Forceps | Duckworth & Kent | 2-500E | 6mm tying platforms, straight shafts, flat handle, length 90mm |
| Metzenbaum Scissors - 14.5 cm | Fine Science Tools | 14024-14 | Straight Sharp/Blunt |
| Micro Kitzmiller Clamp | Scanlan | 3003-630 | Jaw length 23mm, Length 11cm |
| Microscope-Leica M525 F20 | Leica Microsystems | No catalog number | |
| Non-woven Gauze Sponges | Fisherbrand | 22-028-556 | |
| Olsen-Hegar with Suture Cutter | Fine Science Tools | 12002-14 | 15 mm cutting edge, 2mm jaw surface - 14cm |
| OptixCare Eye Lube, 25gm | OptixCare | ES-KE8O-69U1 | Formerly Optixcare Surgical Eye Lubricant |
| Piperacillin sodium salt | Sigma-Aldrich | P8396 | Penicillin analog |
| Puritan 3" Standard Cotton Swab w/Wooden Handle | Puritan Medical Products Company LLC | 803-WC | Regular Cotton Tipped Applicator with Wooden Handle |
| Round Handled Needle Holder Straight w/ Lock | Fine Science Tools | 12075-12 | Round handles allow easy fingertip adjustments - 12.5cm |
| Shea Scissors Curved Blunt | Fine Science Tools | 14105-12 | Transplant scissors with light and delicate pattern - 12cm |
| Stainless Steel Micro Serrefines Curved - 4mm | Fine Science Tools | 18055-06 | Jaw length 4mm, Jaw width 0.75mm, Total length 16mm, Jaw pressure 125g |
| Stainless Steel Micro Serrefines Curved - 6mm | Fine Science Tools | 18055-05 | Jaw length 6mm, Jaw width 1mm, Total length 17mm, Jaw pressure 100g |
| Stainless Steel Micro Serrefines Straight - 6mm | Fine Science Tools | 18055-03 | Jaw length 6mm, Jaw width 1mm, Total length 15mm, Jaw pressure 100g |
| Surgical Platform | Custom, magnetic | ||
| SurgiVet Vaporstick Anesthesia Machine | General Anesthetic Services, Inc | V7015 | |
| T/Pump Localized Therapy | Stryker | TP700 Series | |
| Vacuum-Pressure Pump | Barnant Co. | 400-1901 | |
| Vannas Scissors with Microserrations Straight | Fine Science Tools | 15070-08 | Cutting edge: 5mm, Tip diameter: 0.1mm - 8.5cm |
| Vetergesic Buprenorphine | Ceva Animal Health Ltd | NAC No.:12380352 | 0.324 mg/ml buprenorphine hydochloride Solution for Injection for Dogs and Cats |
| Vetroson V-10 Bipolar Electrosurgical Unit | Summit Hill Laboratories | No catalog number | |
| Surgical Drape | PDC Healthcare | DRP1824 | Multi-purpose sterile clear plastic, 18" x 24", 40/case |
References
- Global Observatory on Donation and Transplantation. Organ Donation and Transplantation Activities. , http://www.transplant-observatory.org/download/2016-activity-data-report (2016).
- Asrani, S. K., Devarbhavi, H., Eaton, J., Kamath, P. S. Burden of liver diseases in the world. Journal of Hepatology. 70 (1), 151-171 (2019).
- Dopazo, C., et al. Analysis of adult 20-year survivors after liver transplantation. Hepatology International. 9 (3), 461-470 (2015).
- Schoening, W. N., et al. Twenty-year longitudinal follow-up after orthotopic liver transplantation: a single-center experience of 313 consecutive cases. American Journal of Transplantation. 13 (9), 2384-2394 (2013).
- Pischke, S., et al. Factors associated with long-term survival after liver transplantation: A retrospective cohort study. World Journal of Hepatology. 9 (8), 427-435 (2017).
- Hamdani, S., et al. Delayed and short course of rapamycin prevents organ rejection after allogeneic liver transplantation in rats. World Journal of Gastroenterology. 23 (38), 6962-6972 (2017).
- Endo, K., et al. Pretransplant replacement of donor liver grafts with recipient Kupffer cells attenuates liver graft rejection in rats. Journal of Gastroenterology and Hepatology. 30 (5), 944-951 (2015).
- Zhao, Z., et al. IL-34 Inhibits Acute Rejection of Rat Liver Transplantation by Inducing Kupffer Cell M2 Polarization. Transplantation. 102 (6), e265-e274 (2018).
- Nagakawa, Y., et al. Over-expression of AIF-1 in liver allografts and peripheral blood correlates with acute rejection after transplantation in rats. American Journal of Transplantation. 4 (12), 1949-1957 (2004).
- Gao, L. H., Zeng, L. X., Chen, H. M., Wan, R. H. Cytomegalovirus infection accelerates the process of chronic rejection in rat liver transplantation. Transplantation Proceedings. 45 (6), 2536-2538 (2013).
- Wu, Y., et al. Effects of combined genes of CTLA4Ig and IDO in post-liver transplantation immune tolerance of rats. Annals of Hepatology. 15 (5), 729-737 (2016).
- He, X. S., et al. Influence of warm ischemia injury on hepatic functional status and survival of liver graft in rats. Hepatobiliary and Pancreatic Diseases International. 2 (4), 504-508 (2003).
- Tamura, A., et al. Combination effect of tacrolimus and FTY720 in liver transplantation in rats. Transplantation Proceedings. 31 (7), 2785-2786 (1999).
- Wang, Z., et al. RhGH attenuates ischemia injury of intrahepatic bile ducts relating to liver transplantation. Journal of Surgical Research. 171 (1), 300-310 (2011).
- Jiang, J. W., et al. Chronic bile duct hyperplasia is a chronic graft dysfunction following liver transplantation. World Journal of Gastroenterology. 18 (10), 1038-1047 (2012).
- Tang, Y., et al. S-Adenosylmethionine attenuates bile duct early warm ischemia reperfusion injury after rat liver transplantation. Molecular Immunology. 95, 83-90 (2018).
- Nosaka, T., Bowers, J. L., Cay, O., Clouse, M. E. Biliary complications after orthotopic liver transplantation in rats. Surgery Today. 29 (9), 963-965 (1999).
- Howden, B., Jablonski, P., Grossman, H., Marshall, V. C. The importance of the hepatic artery in rat liver transplantation. Transplantation. 47 (3), 428-431 (1989).
- Post, S., et al. The impact of arterialization on hepatic microcirculation and leukocyte accumulation after liver transplantation in the rat. Transplantation. 54 (5), 789-794 (1992).
- Hori, T., et al. Impact of hepatic arterial reconstruction on orthotopic liver transplantation in the rat. Journal of Investigative Surgery. 25 (4), 242-252 (2012).
- Zhou, S., et al. New method of stent-facilitated arterial reconstruction for orthotopic mouse liver transplantation. Journal of Surgical Research. 187 (1), 297-301 (2014).
- Noack, K., Bronk, S. F., Kato, A., Gores, G. J. The greater vulnerability of bile duct cells to reoxygenation injury than to anoxia. Implications for the pathogenesis of biliary strictures after liver transplantation. Transplantation. 56 (3), 495-500 (1993).
- Imamura, H., Rocheleau, B., Cote, J., Huet, P. M. Long-term consequence of rat orthotopic liver transplantation with and without hepatic arterial reconstruction: a clinical, pathological, and hemodynamic study. Hepatology. 26 (1), 198-205 (1997).
- Reck, T., et al. Impact of arterialization on hepatic oxygen supply, tissue energy phosphates, and outcome after liver transplantation in the rat. Transplantation. 62 (5), 582-587 (1996).
- Zhao, D., Wheatley, A. M. Orthotopic liver transplantation in the rat: comparison of models with and without rearterialization of the graft. European Surgical Research. 25 (5), 294-302 (1993).
- Chaland, P., et al. Orthotopic liver transplantation with hepatic artery anastomoses. Hemodynamics and response to hemorrhage in conscious rats. Transplantation. 49 (4), 675-678 (1990).
- Liu, X., He, C., Huang, T., Gu, J. Development of a New Technique for Reconstruction of Hepatic Artery during Liver Transplantation in Sprague-Dawley Rat. PLoS One. 10 (12), e0145662 (2015).
- Oldani, G., Lacotte, S., Morel, P., Mentha, G., Toso, C. Orthotopic liver transplantation in rats. Journal of Visualized Experiments. (65), (2012).
- Lee, S., Charters, A. C., Chandler, J. G., Orloff, M. J. A technique for orthotopic liver transplantation in the rat. Transplantation. 16 (6), 664-669 (1973).
- Kamada, N., Calne, R. Y. Orthotopic liver transplantation in the rat. Technique using cuff for portal vein anastomosis and biliary drainage. Transplantation. 28 (1), 47-50 (1979).
- Kashfi, A., et al. A review of various techniques of orthotopic liver transplantation in the rat. Transplantation Proceedings. 37 (1), 185-188 (2005).
- Chong, A. S., Alegre, M. L., Miller, M. L., Fairchild, R. L. Lessons and limits of mouse models. Cold Spring Harbor Perspectives in Medicine. 3 (12), a015495 (2013).
- Hasuike, Y., et al. A simple method for orthotopic liver transplantation with arterial reconstruction in rats. Transplantation. 45 (4), 830-832 (1988).
- Hickman, R., Engelbrecht, G. H., Duminy, F. J. A technique for liver transplantation in the rat. Transplantation. 48 (6), 1080 (1989).
- Steffen, R., Ferguson, D. M., Krom, R. A. A new method for orthotopic rat liver transplantation with arterial cuff anastomosis to the recipient common hepatic artery. Transplantation. 48 (1), 166-168 (1989).
- Shi, Y., et al. Magnetic ring anastomosis of suprahepatic vena cava: novel technique for liver transplantation in rat. Transplant International. 28 (1), 89-94 (2015).
- Dippe, B. E., et al. An improved model for rat liver transplantation including arterial reconstruction and simplified microvascular suture techniques. Journal of Investigative Surgery. 5 (4), 361-373 (1992).
- Kobayashi, E., Kamada, N., Goto, S., Miyata, M. Protocol for the technique of orthotopic liver transplantation in the rat. Microsurgery. 14 (8), 541-546 (1993).
- Oldani, G., et al. Efficient nonarterialized mouse liver transplantation using 3-dimensional-printed instruments. Liver Transplation. 22 (12), 1688-1696 (2016).
- Oldani, G., et al. Manufacturing devices and instruments for easier rat liver transplantation. Journal of Visualized Experiments. (75), e50380 (2013).
- Li, J., et al. Modified sleeve anastomosis for reconstruction of the hepatic artery in rat liver transplantation. Microsurgery. 22 (2), 62-68 (2002).
- Li, G. L., et al. High incidence of biliary complications in rat liver transplantation: can we avoid it? World Journal of Gastroenterology. 17 (26), 3140-3144 (2011).
- Zammert, M., Gelman, S. The pathophysiology of aortic cross-clamping. Best Practice and Research: Clinical Anaesthesiology. 30 (3), 257-269 (2016).
- Gao, W., Lemasters, J. J., Thurman, R. G. Development of a new method for hepatic rearterialization in rat orthotopic liver transplantation. Reduction of liver injury and improvement of surgical outcome by arterialization. Transplantation. 56 (1), 19-24 (1993).
- Ijtsma, A. J., et al. The clinical relevance of the anhepatic phase during liver transplantation. Liver Transplation. 15 (9), 1050-1055 (2009).
- Miyata, M., Fischer, J. H., Fuhs, M., Isselhard, W., Kasai, Y. A simple method for orthotopic liver transplantation in the rat. Cuff technique for three vascular anastomoses. Transplantation. 30 (5), 335-338 (1980).
- Marni, A., Ferrero, M. E. A four-technique comparative study of orthotopic liver transplantation in the rat. American Journal of Surgery. 156 (3 Pt 1), 209-213 (1988).