Overview
Fuente: José Donroe, MD, medicina interna y Pediatría, Facultad de medicina de Yale, New Haven, CT
La prevalencia de enfermedad vascular periférica (EVP) aumenta con la edad y es una causa importante de morbilidad en pacientes de edad avanzada y enfermedad arterial periférica (EAP) se asocia con complicaciones cardiovasculares y cerebrovasculares. Uso de la diabetes, la hiperlipidemia, la hipertensión y el tabaco son factores de riesgo de enfermedad importante. Cuando los pacientes sintomáticos, se quejan con frecuencia de la claudicación de extremidades, definida como un dolor como calambre muscular que empeora con la actividad y mejora con el reposo. Pacientes con insuficiencia venosa crónica (CVI) a menudo se presentan con hinchazón de la extremidad inferior, dolor, cambios en la piel y ulceración.
Mientras que los beneficios de la detección de pacientes asintomáticos de PVD son confusos, los médicos deben saber la técnica de examen adecuado cuando se está considerando el diagnóstico de PVD. Este video repasa el examen vascular de las extremidades superiores e inferiores y abdomen. Como siempre, el examinador debe utilizar un método sistemático de examen, aunque en la práctica, el grado del examen que realiza un médico depende de su suspicacia de PVD subyacente. En un paciente que tiene o se sospecha que los factores de riesgo para enfermedad vascular, el examen vascular debe ser cuidadoso, comenzando con la inspección, seguida de la palpación y auscultación, y debe incluir maniobras especiales, como determinar el índice braquial de tobillo. Maniobras que hacen uso de un Doppler portátil se han demostrado en un vídeo del compañero.
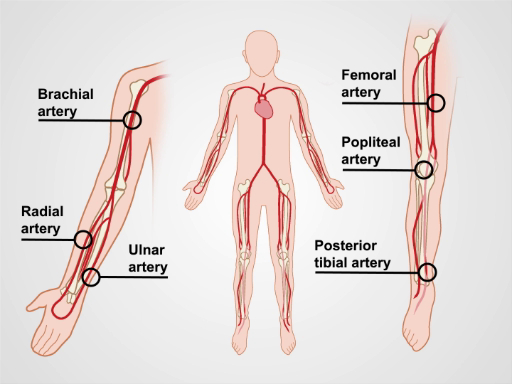
Figura 1. Las principales arterias de brazos y piernas.
Procedure
1. preparación
- Lávese las manos antes de examinar al paciente.
- Que el paciente que se ponga una bata. Este examen no debe ocurrir a través de la ropa.
- Controlar la presión arterial en ambos brazos.
2. las extremidades superiores
- Tener la mentira paciente decúbito dorsal sobre la mesa de examen, con la cabeza levantada en una posición cómoda.
- Comenzar con la inspección al exponer la totalidad de ambos brazos. Observar simetría, color, patrón de pelo, tamaño, cambios en la piel, cambios en las uñas, várices, desgaste muscular y trauma (tabla 1).
- Palpe usando la parte posterior de los dedos para evaluar la temperatura de la piel. Examinar de distal a proximal, comparando un lado a otro.
- Evaluar llenado capilar aplicando presión firme sobre el dígito 1 º o 2 º distal para liberar la presión 5 seg y cuenta cuántos segundos tarda el color normal de la piel volver. Un tiempo de relleno capilar normal (CRT) es de menos de 2 seg, y valores mayores a 5 segundos aumentan la probabilidad de enfermedad vascular. Además, la CRT puede prolongarse en hipovolemia y temperaturas más frescas.
- Palpe para el edema del dorso de las manos mediante una presión firme durante al menos 2 segundos. Si está presente, palpe proximal, teniendo en cuenta la extensión y distribución del edema, y o no está enfrentando. Grado el edema como rastro, leve, moderado o grave.
- Palpar las arterias principales y observe la simetría, la intensidad y la regularidad del pulso. Terminología útil para describir la intensidad de pulso incluye ausente, disminuida, normal o límite. Si no está seguro, comparar el pulso del paciente a su propio pulso. Uso de puntos anatómicos para encontrar el pulso. Si no hay pulso se siente, variaciones de la presión, entonces ajustar su posición, ya que existe variabilidad en la ruta de cada arteria.
- Palpar las arterias radiales, que la mentira laterales del tendón del flexor carpi radialis.
- Palpar las arterias cubitales, que son sólo laterales para el tendón de los ulnaris de los carpos del flexor.
- Palpar las arterias braquiales en la fosa antecubital, medial al tendón del bíceps. La arteria se puede seguir proximalmente en el surco medial entre los músculos bíceps y tríceps.
3. el Abdomen
- Baje la cabeza de la tabla por lo que el paciente está acostado.
- Inspeccionar el abdomen para las venas dilatadas. Venas dilatadas alrededor del ombligo pueden ser debido a hipertensión portal o la obstrucción de la vena cava inferior (IVC).
- De las venas superficiales dilatadas, determinar la dirección de llenado utilizando un dedo para comprimir la vena proximal.
- Utilizar un segundo dedo que tira la sangre distal de la vena y luego dejar el dedo en su lugar, comprimiendo dos puntos a lo largo de la vena aplanada.
- Retire el dedo proximal y tenga en cuenta la velocidad en que la vena se llena.
- Repetir el proceso; sin embargo, retire el dedo distal y comparar la velocidad de relleno. Tenga en cuenta la dirección del relleno rápido, que es de la fuente de la hipertensión venosa.
- Palpe para la aorta abdominal, justo por encima del ombligo y ligeramente izquierda de la línea media. Utilice almohadillas de 3 a 4 dedos de ambas manos para aplicar presión lenta y constante. Las manos deben apuntar cephalad y ligeramente hacia los demás.
- Una vez que se encuentra el pulso, poco a poco reúne los dedos más cerca hasta que se sienten las paredes laterales de la aorta. Mida la distancia entre los dedos.
- Siguientes, bruits auscultatefor usando el diafragma del estetoscopio, aplicando una presión moderada. Un soplo con un componente sistólico y diastólico es más probable que sea patológica de un soplo sistólico solamente.
- Auscultar las arterias renales por encima del ombligo y de 1" a 2" lateral a la línea media.
- Auscultar la aorta abdominal por encima del ombligo y a la izquierda de la línea media.
- Auscultar las arterias ilíacas debajo del ombligo y de 1" a 2" lateral a la línea media.
4. las extremidades inferiores.
- Comenzar con la inspección al exponer la totalidad de ambas piernas, pero deja los genitales cubiertos. Buscar cambios como se describe en el paso 2.2 y tabla 1.
- Palpe para temperatura, CRT, edema y las arterias, como se describe en el paso 2.3.
- Palpe las dorsalis pedis (DP) las arterias, justo laterales al tendón extensor hallucis longus. Una o ambas arterias DP pueden ser congénitamente ausentes en un pequeño porcentaje de pacientes.
- Palpar las arterias tibial posterior (PT) en el aspecto posterior inferior del maléolo medial.
- Palpar las arterias poplíteas, comenzando con la pierna ligeramente flexionada en la rodilla. Coloque ambos pulgares en el ligamento patelar y envuelva sus dedos alrededor de la rodilla, tal que el alcance de la mano de la tierra en el centro de la fosa poplítea. Si hay dificultades para identificar el pulso, poco a poco sin dejar de palpar de la flexión la rodilla en intervalos de 15°. Si no puede encontrar el pulso en esta posición, que el paciente gire a la posición propensa, la flexión de la rodilla y apoyar la extremidad más baja. Coloca las manos a ambos lados de la rodilla y usar los pulgares para palpar la arteria popliteal.
- Palpar las arterias femorales, sólo inferiores al ligamento inguinal, aproximadamente a medio camino entre la Espina ilíaca superior anterior y la sínfisis púbica.
- Auscultar las arterias femorales con la campana o diafragma del estetoscopio, ejerciendo una ligera presión, para no inducir artificialmente un soplo.
| Encontrar | Enfermedad Arterial periférica | Insuficiencia venosa crónica |
| Edema | Ausente o leve | Presente, unilateral o bilateral |
| Úlceras | Bien delimitada, a menudo distal pierna, dorso del pie, dedos del pie (sitios de trauma) | Márgenes irregulares, a menudo sobre shin anterior y medial del maléolo |
| Distribución del pelo | Disminución de | No se cambia |
| Color | Palidez (aguda), dependiente de hiperemia (crónica), gangrena distal (severa) | Hiperpigmentación marrón-rojo |
| Uñas de gel: | Disminución crecimiento, engrosada | Engrosada y oscura, onicomicosis |
| Venas varicosas | Ausente | Presente |
| Atrofia muscular | Pueden estar presentes | Difícil de detectar debido a edema significativo |
| Aspecto de la piel | Delgada, brillante y atrófica | Engrosada y descamativa |
| Temperatura | Enfriar | No se cambia |
Tabla 1. Cambios en la piel asociados con enfermedad vascular periférica.
5. especiales maniobras
- Utilice la prueba de Allen antes de canular la arteria radial para asegurar el adecuado flujo colateral a través del Arco palmar de la arteria cubital.
- Comenzar por la palpación de las arterias cubitales y radial en el lado.
- Pida al paciente que haga un puño apretado.
- Aplicar suficiente presión sobre las arterias cubitales y radiales a ocluirlos.
- Pida al paciente que abra el puño y observe la palidez de la palma.
- Comunicado de la arteria cubital. Si hay suficiente flujo colateral, la palma debe quedar rosa otra vez dentro de 3 a 5 seg.
- Prueba de uso Buerger a evaluar para el cojín de las extremidades inferiores y también puede ser útil para predecir la severidad de la enfermedad. Con el paciente supino, elevar las piernas a 60° por 2 minutos o hasta que se observa la palidez de la extremidad distal.
- Baje las piernas y permitir que cuelgue por debajo del borde de la tabla. Observar durante 2 minutos o hasta que se observa una hiperemia sobre el dorso del pie, lo que indica insuficiencia arterial.
- Realizar las maniobras siguientes en pacientes con venas varicosas para localizar el sitio de válvulas incompetentes.
- Realizar la prueba de Brodie-Trendelenburg con el paciente en posición supina.
- Elevar la pierna de interés y tira la sangre proximal de la vena safena interna (GSV).
- Comprimir el GSV justo debajo de la ensambladura sapheno-femoral (SFJ), y pida al paciente que soporte.
- Observar el llenado de la GSV, que en circunstancias normales, llena de distal a proximal y toma relleno rápido de 20 a 30 segundos con el GSV ocluida sugiere insuficiencia de venas perforantes.
- Libere la presión sobre el GSV. Relleno acelerado sugiere insuficiencia venosa a nivel de la Unión Safenofemoral.
- Realice la prueba de la tos para detectar reflujo en la Unión Safenofemoral. Con el paciente de pie, palpar sobre la Unión Safenofemoral con una ligera presión.
- Pedir al paciente que tosa. Una emoción palpable sugiere flujo retrógrado y la insuficiencia venosa.
- Para realizar la prueba de Perthes, coloque un torniquete alrededor de la pierna, justo debajo de la rodilla.
- Instruir al paciente para realizar 10 aumentos de talón. Vaciado de las venas varicosas sugiere incompetencia por encima del nivel del torniquete (SFJ, cruce sapheno-poplíteo o perforación de las venas del muslo). Si las venas quedan distendidas, el sitio de la escasez es el becerro de las venas de perforación.
- Realizar la prueba de Brodie-Trendelenburg con el paciente en posición supina.
La prevalencia de la enfermedad vascular periférica aumenta con la edad y es una causa importante de morbilidad en pacientes de edad avanzada. El examen vascular periférico desempeña un papel clave en el diagnóstico de cabecera de esta condición.
Enfermedad vascular periférica o PVD, incluye la enfermedad arterial periférica, abreviada como cojín y la insuficiencia venosa crónica o CVI. PAD se refiere al estrechamiento de los vasos sanguíneos arteriales periféricos causados principalmente por la acumulación de placas de grasa o aterosclerosis. Cuando los pacientes con EAP sintomáticos, se quejan con frecuencia de la claudicación de miembro definida como un dolor como calambre muscular que empeora con la actividad y mejora con el reposo. Por otra parte, CVI es una condición en que las paredes de la vena periférica se convierten en menos flexible y dilatadas y las válvulas unidireccionales no funcionan con eficacia para prevenir el flujo inverso. Así, llevando a la acumulación de sangre en las extremidades. Pacientes con CVI a menudo presente con hinchazón de la extremidad inferior, dolor, cambios en la piel y ulceración.
Cuando se está considerando el diagnóstico de PVD, cada examinador debe seguir la técnica correcta examen vascular periférico, aunque el grado del examen depende de la sospecha de la PVD subyacente. Este vídeo repasa los pasos generales para el examen vascular de las extremidades superiores, el abdomen y las extremidades inferiores.
Repasemos los pasos involucrados en un examen físico vascular periférico completo. Antes del examen, que el paciente ponérselo una bata. Esta investigación nunca debe ocurrir a través de la ropa. Lávese las manos minuciosamente antes de reunirse con el paciente.
Al entrar en la habitación, primero preséntese y explique brevemente el procedimiento que vas a realizar. Controlar la presión arterial del paciente es en ambos brazos. Después de registrar la presión arterial, comience con el examen vascular de las extremidades superiores. Solicitar al paciente que la mentira supina en la mesa de examen con la cabeza levantada en una posición cómoda. Exponer la totalidad de ambos brazos y comenzar con una inspección visual. Observar simetría, color, patrón de pelo, tamaño, cambios en la piel, cambios en las uñas, várices, desgaste muscular y trauma.
A continuación, palpe usando la parte posterior de los dedos para evaluar la temperatura de la piel. Examinar de distal a proximal, comparando un lado a otro. Luego, evaluar llenado capilar aplicando una presión firme sobre el dígito distal de primer o segundo durante cinco segundos. Liberación de presión y cuenta cuántos segundos tarda el color normal de la piel volver. Tiempo de relleno capilar normal es menos de 2 segundos. A continuación, palpe para el edema del dorso de las manos mediante una presión firme durante al menos dos segundos. Si está presente, palpe proximal, teniendo en cuenta la extensión y distribución del edema, y o no está enfrentando. Grado el edema como rastro o leve, que es 1 +; o moderada 2 +; o severa es 3 +.
A continuación, palpe las arterias principales de las extremidades superiores. Siempre use los puntos anatómicos de superficie para encontrar el pulso. Empezar por localizar el tendón del flexor carpi radialis y lateral para palpe la arteria radial. Mientras que palpando, tenga en cuenta la intensidad, ritmo y simetría en comparación con el otro lado. Intensidad puede describirse como ausente, disminuida, normal o límite. Si no está seguro, comparar el pulso del paciente a su propio pulso. Posteriormente, localizar el tendón de los ulnaris de los carpos del flexor y ligeramente lateral al palpate la arteria cubital. A continuación, medial al tendón del bíceps en la fosa antecubital, palpar la arteria braquial. Esta arteria se puede seguir proximalmente en el surco medial entre los músculos bíceps y tríceps. Para cualquier arteria, si no hay pulso se siente, variaciones de la presión y luego ajustar su posición, ya que existe variabilidad en la ruta de cada arteria.
Por último, si usted planea canule la arteria radial, realizar prueba de Allen. Pida al paciente que haga un puño y aplicar suficiente presión sobre las arterias cubitales y radiales a ocluirlos. Luego pedir al paciente que abra el puño y observe la palidez de la palma. Comunicado de la arteria cubital; Si hay suficiente flujo colateral, la palma debe quedar rosa otra vez dentro de 3 a 5 seg. Aquí vemos un lento flujo colateral, mientras que por otro lado el flujo colateral fue buena. Esto concluye el examen vascular de las extremidades superiores.
Ahora vamos a pasar al abdomen. Empezar por bajar la cabeza de la tabla para que el paciente está acostado. Ajustar el vestido para permitir la suficiente exposición de la zona abdominal. Primero, inspeccione si hay venas dilatadas. Si está presente, siga el procedimiento descrito en el texto a continuación. A continuación, localizar la aorta abdominal, que es justo por encima del ombligo y ligeramente izquierda de la línea media. Entonces, palpate con almohadillas de tres o cuatro dedos de ambas manos para aplicar presión hacia abajo lento y constante. Las manos deben apuntar cephalad y ligeramente hacia los demás. Una vez que se encuentra el pulso, poco a poco reúne los dedos más cerca hasta que se sienten las paredes laterales de la aorta. Aproximado de la distancia entre los dedos, que es normalmente menos de 3 cm. Después de la palpación, usar el diafragma del estetoscopio para auscultar la aorta para bruits, mientras se aplica una presión moderada. También, auscultar las arterias renales por encima del ombligo y una o dos pulgadas lateral a la línea media, seguida de las arterias ilíacas por debajo del ombligo y una o dos pulgadas lateral a la línea media.
La última parte del examen vascular implica las extremidades más bajas. Comenzar con la inspección, al exponer la totalidad de ambas piernas, dejando los genitales cubiertos. Similares a las extremidades superiores, busque cambios en la simetría, color, patrón de pelo, tamaño, cambios en la piel, cambios en las uñas, várices, desgaste muscular y trauma. También, palpar para temperatura, realice la prueba de llenado capilar y palpar la presencia de edema. Este paciente tenía un edema sin fóvea de pierna izquierda.
Después de eso, empezar con la palpación de las arterias principales de la pierna. En primer lugar, localizar el tendón extensor hallucis longus y palpe la arteria dorsalis pedis miente justo lateral al tendón. A continuación, determine el maléolo medial y posterior y el maléolo inferior se encuentra la arteria tibial posterior. Después de eso, palpar las arterias poplíteas. Coloque ambos pulgares en el tendón rotuliano, un poco de la flexión de la rodilla del paciente y envuelva sus dedos tal que el alcance de la mano de la tierra en el centro de la fosa poplítea. Si hay dificultades para identificar el pulso, poco a poco sin dejar de palpar de la flexión la rodilla en intervalos de 15°. Si no puede encontrar el pulso en esta posición, que el paciente gire a la posición propensa, la flexión de la rodilla y apoyar la extremidad más baja. Ahora coloca las manos a ambos lados de la rodilla y usar los pulgares para palpar la arteria popliteal. A continuación, palpe las arterias femorales, sólo inferiores al ligamento inguinal, aproximadamente a medio camino entre la Espina ilíaca superior anterior y la sínfisis púbica. Por último, auscultar las arterias femorales con la campana o el diafragma, mientras se aplica presión ligera, para no inducir artificialmente un soplo.
"Esto concluye el examen vascular periférico general. Existen otras maniobras que se pueden realizar en los pacientes con presunta enfermedad vascular periférica. Sin embargo, en realidad, estos raramente realizan en la oficina, especialmente cuando se dispone de la proyección de imagen. Estas maniobras incluyen la prueba de Buerger para enfermedad arterial periférica. Y la prueba de Brodie-Trendelenburg, prueba de la tos y la prueba de Perthes para los pacientes con venas varicosas. Los procedimientos que describen estas maniobras pueden encontrarse en el texto que lo acompaña."
Sólo has visto video de Zeus en el examen vascular periférico. Este video repasa un método sistemático y la técnica adecuada del examen vascular de las extremidades y el abdomen. Como todos los aspectos del examen físico, la práctica es fundamental para mejorar la precisión de la evaluación vascular. Además, una comprensión de la Anatomía relevante es importante para la correcta interpretación de los resultados. ¡Como siempre, gracias por ver!
Subscription Required. Please recommend JoVE to your librarian.
Applications and Summary
Enfermedad vascular periférica es una causa importante de morbilidad, especialmente en pacientes de edad avanzada. La detección y posterior tratamiento de PVD pueden mejorar la calidad de vida y mitigar potencialmente las complicaciones cardiovasculares y cerebrovasculares. Examen general para la enfermedad vascular periférica de las extremidades no es una recomendación actual por el nos preventivo servicio Task Force (USPSTF). Sin embargo, el USPSTF recomienda exámenes de ultrasonido para aneurismas de la aorta abdominales en los hombres que han fumado y están entre 65 a 75. Además, la American corazón Association/American College of Cardiology recomienda un examen vascular completo en cualquier persona en riesgo de PVD.
Los hallazgos más importantes que cojín más probable en un paciente incluyen úlceras característica, diferencia de temperatura asimétrica en el pie, ausencia de pulsos y la miembro bruits. El hallazgo más importante que argumenta contra la almohadilla significativa es la presencia de al menos un pulso pedal en un tramo determinado. Prueba de un Buerger positivo aumenta la probabilidad de enfermedad más extensa. De las maniobras del examen físico para localizar el sitio de reflujo en pacientes con venas varicosas, pruebas de Perthes y Brodie-Trendelenburg son más útiles para descartar un lugar en particular como el sitio de reflujo. La precisión de estas maniobras de reflujo venoso es limitada, sin embargo, y detección del sitio de reflujo ha mejorado mediante el uso de un Doppler portátil.
Este video repasa un método sistemático y la técnica adecuada del examen vascular de las extremidades y abdomen e incluye una revisión de maniobras de diagnóstico especiales que debe realizarse si se sospecha de PVD. Como todos los aspectos del examen físico, la práctica es fundamental para mejorar la precisión y la comprensión de la Anatomía relevante es importante que la examinación acertada y de interpretación de los resultados del examen.
Subscription Required. Please recommend JoVE to your librarian.




