Overview
מקור: ריצ'רד גליקמן-סיימון, MD, פרופסור עוזר, המחלקה לבריאות הציבור ורפואת הקהילה, בית הספר לרפואה של אוניברסיטת טאפטס, תואר שני
האופטלמוסקופים הפשוטים ביותר מורכבים מפתם להסתכל דרכו, מחוון דיופטר ודיסק לבחירת עדשות. האופטלמוסקופ משמש בעיקר לבחינת הפונדוס, או הקיר הפנימי של העין האחורית, המורכבת מהכורואיד, הרשתית, הגומה, המקולה, הדיסק האופטי וכלי הרשתית (איור1). גלגל העין הכדורי אוסף וממקד אור בתאים הנוירו-חושיים של הרשתית. האור נשבר כשהוא עובר ברצף דרך הקרנית, העדשה והגוף הזגוגות.
נקודת הציון הראשונה שנצפתה במהלך הבדיקה ההולכת וגוית היא הדיסק האופטי, שם נכנסים עצב הראייה וכלי הרשתית לחלק האחורי של העין(איור 2). הדיסק מכיל בדרך כלל פיזיולוגית לבנבנית מרכזית שאליה נכנסים כלי הדם; זה בדרך כלל תופס פחות ממחצית הקוטר של הדיסק כולו. רק לרוחב וקצת נחות הוא הגומה, אזור מעגלי כהה המתויר את נקודת הראייה המרכזית. סביב זה יש את המקולה. נקודה עיוורת הטמפורלית של כ-15° לקו המבט נובעת ממחסור בתאי קולטני אור בדיסק האופטי.
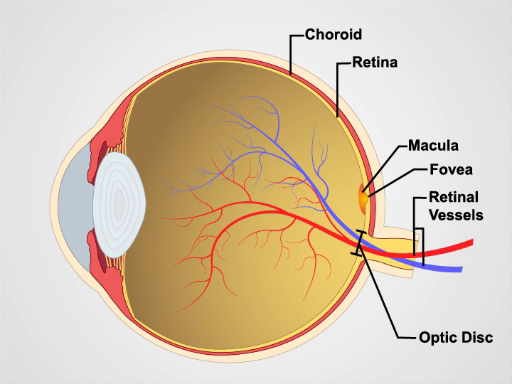
איור 1. אנטומיה של העין. תרשים המציג מבט קשתי של העין האנושית עם המבנים המסומנים.
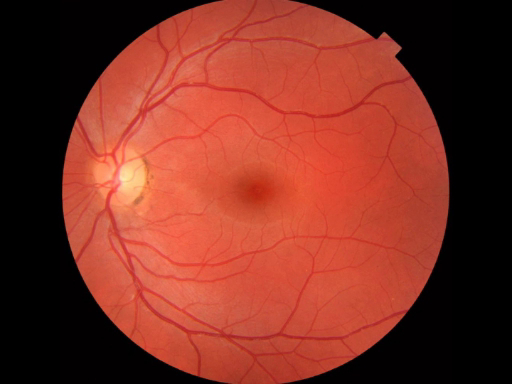
איור 2: רשתית רגילה. תמונה המציגה מבט אופטלמוסקופי על הרשתית הרגילה.
Procedure
מאז טיפות עיניים mydriatic בדרך כלל לא משמשים בפועל כללי, הנוף של fundus מוגבל רק חלק של הרשתית האחורית. להכיר תכונות אלה לפני שתנסה לבדוק את המטופל.
- אלא אם כן שגיאות השבירה של המטופל מקשות על התמקדות ברשתית, בדרך כלל עדיף להסיר את המשקפיים שלך לבדיקה.
- לאחר החשכת החדר, הפעל את האופטלמוסקופ והאיר את האור על ידך או על הקיר.
- סובבו את דיסק העדשה עד שניתן יהיה לראות את עיגול האור הלבן הגדול ביותר, ומחוון הדיופטר קורא 0, כלומר עדשת אופטלמוסקופ אינה מתכנסת ואינה מפזרת את האור.
- שמור את האצבע המורה על דיסק העדשה במהלך הבחינה, כך שניתן יהיה להתאים את הדיופטרים לפי הצורך כדי להתמקד במבני הרשתית.
- כדי לבחון את עינו הימנית של המטופל, להחזיק את האופטלמוסקופ ביד ימין שלך ולהסתכל דרך הצמצם עם העין הימנית שלך; כדי לבדוק את עינו השמאלית של המטופל, להחזיק את האופטלמוסקופ ביד שמאל שלך ולהסתכל דרך הצמצם עם העין השמאלית שלך. זה מונע להקפיץ אפים עם המטופל.
- מקם את עצמך על רגל מהמטופל בגובה העיניים, ולבקש מהמטופל לבהות בנקודה על הקיר ממש מעבר לכתף שלך.
- כאשר אתה מציץ מבעד לצמצם, פקח את שתי העיניים, לחץ על האופטלמוסקופ בחוזקה כנגד מסלולך הגרמי, והחזק את הידית בזווית קלה הרחק מפניו של המטופל.
- מקם את ophthalmoscope על 15 ° לרוחב לקו הראייה של המטופל. כוון את האור לאישון וחפש זוהר כתום-אדום. זה הרפלקס האדום. שים לב לכל אטימות שנראית מפריעה.
- הישאר ממוקד ברפלקס האדום, והזז את האופטלמוסקופ פנימה לאורך קו 15° עד שאתה כמעט על גבי העין של המטופל. תוך כדי כך, הדיסק האופטי וכלי הרשתית צריכים להיכנס לפוקוס חד. הדיסק מופיע כסגלגל צהוב, כתום או ורדרד הממלא במידה רבה את שדה הראייה.
- אם הדיסק לא נראה מיד, זהה כלי דם ועקוב אחריו לכיוון הדיסק. נראה שזה נעשה רחב יותר אם אתה הולך בכיוון הנכון. ייתכן שיהיה צורך לעמעם את האור על מנת לשמור על המטופל נוח וכדי למנוע התכווצות עוויתית של האישון.
- אם הדיסק מופיע מחוץ למוקד, נסה להתאים את הדיופטרים על-ידי סיבוב דיסק העדשה הגדרה אחת או שתיים בכיוון החיובי או השלילי. הרשתית נראית חדה לחלוטין רק אם לא לך ולא למטופל יש שגיאות שבירה.
- בדוק בקפידה את הדיסק לקבלת בהירות קווי מתאר, צבע, גודל יחסי של הכוס המרכזית הצהבהבה-לבנה וסימטריה עם העין הנגדית. טבעות וסהרים לבנים או בעלי פיגמנטים כהים נראים לעתים קרובות סביב הדיסק ואין להם משמעות פתולוגית.
- עקבו אחר כלי הרשתית כשהם מתרחקים מהדיסק בכל ארבעת הכיוונים. ורידים נראים אדומים ורחבים יותר מהעורקים.
- חפשו פעימות ורידים ספונטניות, המופיעות כווריאציות עדינות ברוחב הוורידים עם כל פעימת לב. אפשר להבחין בפעימות עדינות של הוורידים.
- שים לב מיוחד של מעברי עורקים (AV). מאז הקירות של עורקי הרשתית הרגילים שקופים, רק עמוד הדם נראה בפנים. ורידים החוצים מאחורי העורקים, אם כן, נראים בדרך כלל ממש עד העמוד משני הצדדים.
- חפש נגעים במקום אחר ב רשתית, וציין את גודלם.
- בדוק את הגומה ואת המקולה שמסביב על ידי בקשת המטופל להסתכל ישירות לתוך האור. המקולה נראית לעתים קרובות מנצנצת.
- לבסוף, חפש אטימות בעדשה על ידי התאמת הדיופטרים בין 10+ ל-12+.
- אם התמונה הולכת לאיבוד בעת חיפוש הרשתית, זה אומר שהאור נפל מהתלמיד כשהאופתלמוסקופ הועבר. זה לוקח קצת תרגול כדי לשמור אותו בפנים.
הבדיקה האופטלמוסקופית היא אחד החלקים החשובים ביותר של הבחינה הגופנית. אם נערך כראוי, זה יכול לשמש ככלי לא רק להעריך את העיניים של המטופלים, אלא גם את הבריאות הכללית שלהם. האופטלמוסקופ הפשוט ביותר מורכב ממקור אור עם עמעום להתאמת הבהירות, צמצם להסתכל דרכו, דיסק לבחירת עדשות של דיופטרים שונים ומחוון דיופטר המציג את עוצמת העדשה כדי למקד את האור.
דיופטר של אפס פירושו שעדשת האופטלמוסקופ אינה מתכנסת ואינה מתפצלת את האור העובר דרכה. הפיכת החוגה נגד כיוון השעון לכיוון שלילי, או אדום, הגדרות דיופטר שימושי בחולים קצרי רואי או קצרי רואי שהרשתית שלהם נמצאת קרוב מהרגיל לאופטלמוסקופ. לעומת זאת, הפניית החוגה בכיוון השעון לכיוון הגדרות דיופטר חיוביות, או ירוקות, שימושית בחולים היפראופיים או מרחיקי ראות שהרשתית שלהם נמצאת רחוקה מהרגיל מהאופתלמוסקופ.
וידאו זה יסקור את ציוני הדרך החשובים שרופא צריך לחפש במהלך בדיקה עיניים, כמו גם לספק את הצעדים הדרושים כדי לבצע בדיקה יעילה.
בואו נתחיל עם ציוני הדרך. ophthalmoscope משמש בעיקר כדי לבחון את fundus, המהווה את החלק של הקיר האחורי של העין שבו עיבוד חזותי מתרחש בעיקר. לכן, הבחינה ידועה גם בשם הבחינה fundoscopic.
הקרן מורכבת מכלי הכורואיד, הרשתית, הגומה, המקולה, הדיסק האופטי וכלי הרשתית. ציון הדרך האנטומי הראשון שכדאי לשים לב אליו בעת צפייה בקרן הוא דיסק הראייה, שם נכנסים עצב הראייה וכלי הרשתית לחלק האחורי של העין. הדיסק מכיל בדרך כלל פיזיולוגית לבנבנית מרכזית שאליה נכנסים כלי הדם. הכוס תופסת בדרך כלל פחות ממחצית הקוטר של הדיסק כולו. רק לרוחב וקצת נחות לדיסק האופטי הוא הגומה, אזור מעגלי כהה המתויר את נקודת הראייה המרכזית. סביב הגומה נמצאת המקולה, המופיעה כאזור פיגמנטי בצורת אליפסה.
עכשיו שיש לנו הבנה של ציוני הדרך, בואו נסקור את הצעדים הפרוצדורליים הדרושים כדי לבצע ביעילות הערכת פונדוס. עם הכניסה לחדר הבדיקות, ברך את המטופל שלך והסבר את ההליך בקצרה. כמו בכל בדיקה, יש לשטוף את הידיים ביסודיות או למרוח פתרון חיטוי אקטואלי לפני שתמשיך. אלא אם כן שגיאות השבירה של המטופל מקשות על התמקדות ברשתית, בדרך כלל עדיף להסיר את המשקפיים שלך לבדיקה.
הפעל את האופטלמוסקופ להגדרה הבהירה ביותר שלו. הסר מסננים על-ידי התאמת הגדרת המסנן עד שיופיע הדיסק הלבן הגדול ביותר. הפוך את מחוון הדיופטר לאפס. הקפד לשמור את האצבע המורה על דיסק העדשה במהלך הבחינה, כך diopters ניתן להתאים לפי הצורך כדי להתמקד במבני רשתית. מקם את עצמך במרחק של כ-30 ס"מ מהמטופל, וודא שהעין והעין של המטופל נמצאים באותה רמה. תבקש מהמטופל לבהות בנקודה על הקיר ממש מעבר לכתף שלך...
כדי לבחון את עינו הימנית של המטופל, החזק את האופטלמוסקופ ביד ימין והסתכל דרך הצמצם בעין ימין. כשאתה מציץ מבעד לצמצם, פקח את שתי העיניים. לחץ על האופטלמוסקופ בחוזקה כנגד מסלולך הגרמי והחזק את הידית בזווית קלה הרחק מפני המטופל. הנחת האגודל הנגדי על גבת המטופל תמנע ממך להקפיץ את האופטלמוסקופ על מסלולו של המטופל במהלך הבדיקה.
מקם את האופטלמוסקופ על 15° לרוחב לקו הראייה של המטופל. כוון את אור האופטלמוסקופ לאישון המטופל וחפש זוהר כתום-אדום, המכונה רפלקס אדום. הקפד לציין כל אטימות שנראית להפריע. כאשר אתה נשאר ממוקד על רפלקס אדום, להזיז את ophthalmoscope פנימה לאורך קו 15 ° עד שאתה כמעט על גבי העין של המטופל. אם התמונה מופיעה מחוץ למוקד, נסה להתאים את הדיופטרים על-ידי סיבוב דיסק העדשה הגדרה אחת או שתיים בכיוון החיובי או השלילי. לאחר ההתאמה, הדיסק האופטי וכלי הרשתית צריכים להגיע לפוקוס חד.
הדיסק מופיע כסגלגל צהוב, כתום או ורדרד הממלא במידה רבה את שדה הראייה. לפעמים הדיסק אינו גלוי מיד; במקרה זה, לזהות כלי דם ולעקוב אחריו לכיוון הדיסק. אתה תדע שאתה הולך בכיוון הנכון אם כלי הדם נראה לקבל רחב יותר. זכור, ייתכן שיהיה צורך לעמעם את אור האופטלמוסקופ על מנת לשמור על המטופל נוח וכדי למנוע התכווצות עוויתית של האישון.
בדוק בקפידה את הדיסק לקבלת צבע, בהירות קווי מתאר, גודל יחסי של מרכזית וסימטריה עם העין הנגדית. טבעות וסהר פיגמנטים לבנים או כהים נראים לעתים קרובות סביב הדיסק ואין להם משמעות פתולוגית. לאחר מכן, בצע את כלי הרשתית כפי שהם נמשכים מן הדיסק בכל ארבעת הכיוונים. ורידים יופיעו אדומים ורחבים יותר מהעורקים. כאשר אתה עוקב אחר כלי הרשתית, לחפש פעימות ורידים ספונטניות, אשר מופיעים כמו וריאציות עדינות ברוחב. שימו לב במיוחד למעברים עורקיים וחפשו נגעים ברשתית, וציינו את גודלם, צורתם ומיונם. אם התמונה הולכת לאיבוד בעת חיפוש הרשתית, זה אומר שהאור נפל מהתלמיד כשהאופתלמוסקופ הועבר. זה לוקח קצת תרגול כדי לשמור על האור בפנים.
לאחר מכן, בקש מהמטופל להסתכל ישירות אל האור של האופטלמוסקופ כדי לבחון את הגומה ואת המקולה שמסביב. המקולה נראית לעתים קרובות מנצנצת. לבסוף, חפש אטימות בעדשה על ידי התאמת הדיופטרים לנקודה שבין 10 חיובית ל -12 חיובית. כדי לבחון את עינו השמאלית של המטופל, בצע את אותם צעדים תוך החזקת האופטלמוסקופ ביד שמאל והסתכלות דרך הצמצם בעין שמאל.
הרגע צפית בסרטון של ג'וב המתעד בדיקה עיניים. עכשיו אתה צריך לדעת את ציוני הדרך החשובים בקרן העין נצפתה במהלך בדיקה זו ולהבין את הרצף השיטתי של צעדים שכל רופא צריך לבצע על מנת לבצע הערכה עיניים יעילה. כמו תמיד, תודה שצפית!
Subscription Required. Please recommend JoVE to your librarian.
Applications and Summary
הבחינה הרפטלמולוגית היא כנראה המאתגרת ביותר עבור התלמידים לשלוט. עם הזמן, עם זאת, זה הופך לשגרה. זהו גם אחד החלקים הפוריים ביותר של הבדיקה הגופנית, שכן הוא לא רק מציע חלון למצב העין, אלא גם מספק ראיות למחלה במקומות אחרים בגוף. לחץ תוך גולגולתי גבוה ממגוון סיבות עלול להוביל לנפיחות של עצב הראייה, המופיעה כאפילאדמה בבדיקה פונדוסקופית. בפפילאדמה, הדיסק האופטי נפוח, שוליו מטושטשים, הכוס המרכזית הולכת לאיבוד, ופועם ורידים נעדרים. פאפילאדמה מסמנת מצב חמור ומסכן חיים. מוות של סיבי עצב אופטיים, אשר יכול להתרחש בהפרעות כגון דלקת עצבים אופטית, טרשת נפוצה, עורקים זמניים, גורם לדיסק להתנוון ולאבד את כלי הדם הקטנים שלו. יתר לחץ דם בלתי מבוקר מוביל "חיווט נחושת" של קירות עורקים מעובה ב רשתית, גורם להם להיראות פחות שקופים. נראה כי ורידים החוצים את העורקים האלה נעצרים בפתאומיות לפני שהם מגיעים משני הצדדים, מצב הנקרא גניבת AV. סימנים אחרים שיש לחפש ברטינופתיה יתר לחץ דם הם exudates קשה כתמי צמר גפן, הנובעים סיבי עצב אוטם. בחולים עם סוכרת, הרשתית עשויה לחשוף מיקרונורימסמות, דימומים, ניאווסקולריזציה.
מחלות עיניים נפוצות שניתן לראות בבדיקה פונדוסקופית כוללות גלאוקומה וניוון מקולרי. בגלאוקומה, לחץ תוך עיני מוגבר עלול לגרום לכוס המרכזית של הדיסק האופטי להעמיק ולהרחיב, כך שהוא תופס יותר ממחצית קוטר הדיסק. בניוון מקולרי הקשור לגיל (AMD), כתמים של היפרפיגמנטציה ופיקדונות המורכבים מפסולת תאית, הנקראת drusen, ניתן לראות מפוזרים ברחבי הרשתית (במיוחד במקולה). בשלבים חמורים יותר, ניאו-וסקולריזציה choroidal גלוי בצורה ניאווסקולרית ("רטוב") של AMD, ואילו depigmentation ואובדן choriocapillaris נראים בצורה אטרופית מתקדמת ("יבש") של AMD (הידוע גם בשם ניוון גיאוגרפי). קטרקט יכול להיבדק ביסודיות רבה יותר על ידי מיקוד האופטלמוסקופ על עדשות אטומות.
Subscription Required. Please recommend JoVE to your librarian.




