Overview
Fonte: Richard Glickman-Simon, MD, Professor Assistente, Departamento de Saúde Pública e Medicina Comunitária, Tufts University School of Medicine, MA
Os oftalmóscópios mais simples consistem em uma abertura para olhar, um indicador de diómetro e um disco para selecionar lentes. O oftalmoscópio é usado principalmente para examinar o fundus, ou a parede interna do olho posterior, que consiste nos vasos choroide, retina, fovea, mácula, disco óptico e retina (Figura1). O globo ocular esférico coleta e concentra a luz nas células neurossensoriais da retina. A luz é refratada à medida que passa sequencialmente através da córnea, da lente e do corpo vítreo.
O primeiro marco observado durante o exame funduscópico é o disco óptico, que é onde o nervo óptico e os vasos da retina entram na parte de trás do olho(Figura 2). O disco geralmente contém um copo fisiológico central esbranquiçado onde os vasos entram; normalmente ocupa menos da metade do diâmetro de todo o disco. Apenas lateral e ligeiramente inferior é o fovea, uma área circular escurecida que demarca o ponto da visão central. Em torno desta é a mácula. Um ponto cego aproximadamente 15° temporal à linha de olhar resulta da falta de células fotorreceptoras no disco óptico.
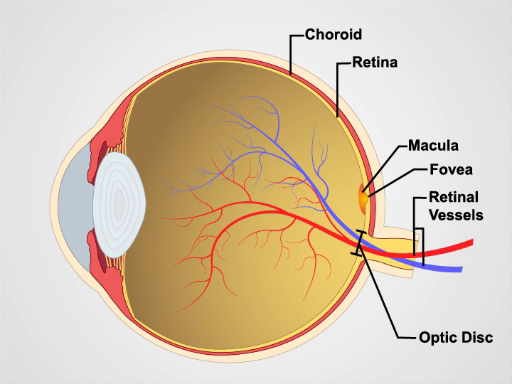
Figura 1. Anatomia do olho. Um diagrama mostrando uma visão sagital do olho humano com as estruturas rotuladas.
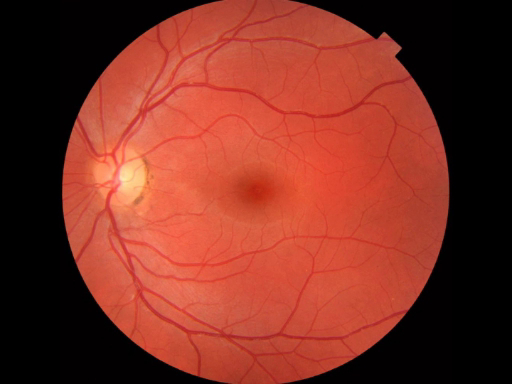
Figura 2: Retina normal. Uma fotografia mostrando uma visão oftalmópica na retina normal.
Procedure
Uma vez que os colírios mydriáticos normalmente não são usados na prática geral, a visão do fundus limita-se a apenas uma seção da retina posterior. Esteja familiarizado com essas características antes de tentar examinar o paciente.
- A menos que os erros refrativos do paciente dificultem o foco na retina, geralmente é melhor remover seus próprios óculos para o exame.
- Depois de escurecer o quarto, ligue o oftalmoscópio e brilhe a luz na sua mão ou na parede.
- Gire o disco da lente até que o maior círculo branco de luz possa ser visto, e o indicador do diopter leia 0, o que significa que a lente oftalmóscópio não está convergindo nem dispersando a luz.
- Mantenha o dedo indicador no disco da lente durante o exame, para que os dicóteos possam ser ajustados conforme necessário para se concentrar nas estruturas da retina.
- Para examinar o olho direito do paciente, segure o oftalmoscópio na mão direita e olhe através da abertura com o olho direito; para exame do olho esquerdo do paciente, segure o oftalmoscópio na mão esquerda e olhe através da abertura com o olho esquerdo. Isso evita bater narizes com o paciente.
- Posicione-se a cerca de um pé do paciente no nível dos olhos, e peça ao paciente para olhar para um ponto na parede logo acima do seu ombro.
- Ao olhar através da abertura, mantenha os dois olhos abertos, pressione o oftalmoscópio firmemente contra sua órbita óssea, e segure a alça em um leve ângulo longe do rosto do paciente.
- Posicione o oftalmoscópio cerca de 15° lateralmente à linha de visão do paciente. Direcione a luz para a pupila e procure um brilho vermelho-alaranjado. Este é o reflexo vermelho. Note qualquer opacidade que pareça interferir.
- Mantenha-se focado no reflexo vermelho, e mova o oftalmoscópio para dentro ao longo da linha 15° até que você esteja quase em cima do olho do paciente. Ao fazer isso, o disco óptico e os vasos de retina devem entrar em foco acentuado. O disco aparece como um oval amarelo, laranja ou rosado que preenche em grande parte o campo de visão.
- Se o disco não for visto imediatamente, identifique um vaso sanguíneo e siga-o em direção ao disco. Parece ficar mais largo se você estiver indo na direção certa. A luz pode precisar ser escurecida para manter o paciente confortável e evitar a constrição espasmódica da pupila.
- Se o disco estiver fora de foco, tente ajustar os diopters girando o disco da lente uma ou duas configurações na direção positiva ou negativa. A retina só parece perfeitamente afiada se nem você nem o paciente tiverem erros refrativos.
- Examine cuidadosamente o disco para obter clareza, cor, tamanho relativo do copo central amarelo-branco e simetria com o olho contralateral. Anéis e crescentes brancos ou escusos são frequentemente vistos ao redor do disco e não têm significado patológico.
- Siga os vasos de retina enquanto se estendem para longe do disco em todas as quatro direções. As veias parecem mais vermelhas e mais largas que as artérias.
- Procure por pulsações venosas espontâneas, que aparecem como variações sutis na largura das veias a cada batimento cardíaco. É possível discernir pulsações sutis das veias.
- Faça nota especial das travessias arteriovenosas (AV). Como as paredes das artérias normais da retina são transparentes, apenas a coluna de sangue é visível dentro. Veias que cruzam atrás das artérias, portanto, são normalmente vistas até a coluna de ambos os lados.
- Procure por lesões em outros lugares da retina, observando seu tamanho.
- Examine a fovea e a mácula circundante pedindo ao paciente para olhar diretamente para a luz. A mácula muitas vezes parece cintilar.
- Por fim, procure opacities na lente ajustando os líopters entre 10+ e 12+.
- Se a imagem é perdida durante a busca na retina, significa que a luz caiu da pupila quando o oftalmoscópio foi movido. É preciso alguma prática para mantê-lo dentro.
O exame oftalmópico é uma das partes mais importantes do exame físico. Se conduzida corretamente, pode ser usada como uma ferramenta para avaliar não apenas os olhos dos pacientes, mas também sua saúde geral. O oftalmóscópio mais simples consiste em uma fonte de luz com um dimmer para ajustar o brilho, uma abertura para olhar, um disco para selecionar lentes de diferentes dicôters e um indicador de dióteis que exibe o poder da lente para concentrar a luz.
Um dicôter de zero significa que a lente oftalmoscópio não está convergindo nem divergindo a luz que passa por ela. Girar o mostrador no sentido anti-horário em direção a configurações negativas ou vermelhas de dióteis é útil em pacientes míopes ou míopes cuja retina está mais próxima do que o normal do oftalmoscópio. Por outro lado, girar o mostrador no sentido horário em direção a configurações positivas, ou verdes, de diópter é útil em pacientes hiperópicos ou míopes cuja retina está mais longe do que o normal do oftalmoscópio.
Este vídeo revisará os importantes marcos que um médico deve procurar durante uma inspeção oftalmoscópica, bem como fornecerá as etapas necessárias para a realização de um exame eficaz.
Vamos começar com os marcos. O oftalmoscópio é usado principalmente para examinar o fundus, que é a parte da parede posterior do olho onde o processamento visual ocorre principalmente. Portanto, o exame também é conhecido como exame fundoscópico.
O fundus consiste nos vasos choroides, retina, fovea, mácula, disco óptico e retina. O primeiro marco anatômico que você deve notar ao visualizar o fundus é o disco óptico, que é onde o nervo óptico e os vasos da retina entram na parte de trás do olho. O disco geralmente contém um copo fisiológico central esbranquiçado onde os vasos entram. O copo normalmente ocupa menos da metade do diâmetro de todo o disco. Apenas lateral e ligeiramente inferior ao disco óptico é o fovea, uma área circular escurecida que demarca o ponto da visão central. Ao redor da fovea está a mácula, que aparece como uma área pigmentada em forma oval.
Agora que temos um entendimento dos marcos, vamos rever as etapas processuais necessárias para efetivamente realizar a avaliação do Fundus. Ao entrar na sala de exame, cumprimente seu paciente e explique o procedimento brevemente. Como em qualquer exame, lave bem as mãos ou aplique uma solução desinfetante tópico antes de prosseguir. A menos que os erros refrativos do paciente dificultem o foco na retina, geralmente é melhor remover seus próprios óculos para o exame.
Ligue o oftalmoscópio ao seu ajuste mais brilhante. Remova todos os filtros ajustando a configuração do filtro até que o maior disco branco apareça. Gire o indicador do dicódrio para zero. Certifique-se de manter o dedo indicador no disco da lente durante o exame, para que os dicóteos possam ser ajustados conforme necessário para se concentrar nas estruturas da retina. Posicione-se a cerca de um pé de distância do paciente, certificando-se de que seu olho e o olho do paciente estão no mesmo nível. Peça ao paciente para olhar para um ponto na parede logo acima do seu ombro...
Para examinar o olho direito do paciente, segure o oftalmoscópio na mão direita e olhe através da abertura com o olho direito. Enquanto você olha através da abertura, mantenha os dois olhos abertos. Pressione o oftalmoscópio firmemente contra sua órbita óssea e mantenha a alça em um leve ângulo longe do rosto do paciente. Colocar o polegar oposto na sobrancelha do paciente evitará que você bata o oftalmoscópio contra a órbita do paciente durante o exame.
Posicione o oftalmoscópio cerca de 15° lateralmente à linha de visão do paciente. Direcione a luz do oftalmoscópio para a pupila do paciente e procure um brilho vermelho-alaranjado, que é conhecido como reflexo vermelho. Certifique-se de notar quaisquer opacities que parecem interferir. À medida que você permanece focado no reflexo vermelho, mova o oftalmoscópio para dentro ao longo da linha de 15° até que você esteja quase em cima do olho do paciente. Se a imagem estiver fora de foco, tente ajustar os dicóteos girando o disco da lente uma ou duas configurações na direção positiva ou negativa. Após o ajuste, o disco óptico e os vasos de retina devem entrar em foco acentuado.
O disco aparece como um oval amarelo, laranja ou rosado que preenche em grande parte o campo de visão. Às vezes, o disco não é visível imediatamente; nesse caso, identifique um vaso sanguíneo e siga-o em direção ao disco. Você saberá que está indo na direção certa se o vaso sanguíneo parece ficar mais largo. Tenha em mente que a luz do oftalmoscópio pode precisar ser escurecida para manter o paciente confortável e evitar a constrição espasmódica da pupila.
Examine cuidadosamente o disco para colorir, delinear clareza, tamanho relativo do copo central e simetria com o olho contralateral. Anéis e crescentes pigmentados brancos ou escuros são frequentemente vistos ao redor do disco e não têm significado patológico. Em seguida, siga os vasos de retina enquanto se estendem para longe do disco em todas as quatro direções. As veias parecerão mais vermelhas e largas que as artérias. Ao seguir os vasos da retina, procure pulsações venosas espontâneas, que aparecem como variações sutis na largura. Tome nota especial das travessias arteriovenosas e procure por quaisquer lesões na retina, observando seu tamanho, forma e localização. Se a imagem é perdida durante a busca na retina, significa que a luz caiu da pupila quando o oftalmoscópio foi movido. É preciso alguma prática para manter a luz dentro.
Em seguida, peça ao paciente para olhar diretamente para a luz do oftalmoscópio para examinar a fovea e a mácula circundante. A mácula muitas vezes parece cintilar. Por fim, procure opacities na lente ajustando os líopters a um ponto entre 10 positivos e 12 positivos. Para examinar o olho esquerdo do paciente, realize os mesmos passos enquanto segura o oftalmoscópio na mão esquerda e olhando através da abertura com o olho esquerdo.
Você acabou de assistir um vídeo da JoVE documentando um exame oftalmológico. Agora você deve conhecer os importantes marcos do fundus do olho visto durante este exame e entender a sequência sistemática de passos que todo médico deve seguir para realizar uma avaliação oftalmológica eficaz. Como sempre, obrigado por assistir!
Subscription Required. Please recommend JoVE to your librarian.
Applications and Summary
O exame oftalmológico é provavelmente o mais desafiador para os alunos dominarem. Com o tempo, no entanto, torna-se rotina. É também uma das partes mais produtivas do exame físico, pois não só oferece uma janela para a condição do olho, mas também fornece evidências de doenças em outros lugares do corpo. A pressão intracraniana elevada de uma variedade de causas pode levar ao inchaço do nervo óptico, que aparece como papilledema em um exame funduscópico. No papilledema, o disco óptico está inchado, suas margens estão borradas, o copo central está perdido, e pulsações venosas estão ausentes. Papilledema sinaliza uma condição grave e com risco de vida. A morte de fibras nervosas ópticas, que podem ocorrer em distúrbios como neurite óptica, esclerose múltipla e arterite temporal, faz com que o disco atrofia e perca seus vasos sanguíneos menores. A hipertensão descontrolada leva à "fiação de cobre" de paredes arteriais espessas na retina, fazendo com que pareçam menos transparentes. As veias que atravessam essas artérias parecem parar abruptamente antes de atingir ambos os lados, uma condição chamada de corte av. Outros sinais a serem buscados na retinopatia hipertensiva são exsudatos duros e manchas de algodão-lã, que resultam de fibras nervosas infartos. Em pacientes com diabetes, a retina pode revelar microanesumas, hemorragias e neovascularização.
Doenças oculares comuns observáveis em um exame funduscópico incluem glaucoma e degeneração macular. No glaucoma, o aumento da pressão intraocular pode fazer com que a xícara central de disco óptico se aprofunde e se amplie, por isso ocupa maior que metade do diâmetro do disco. Na degeneração macular relacionada à idade (AMD), manchas de hiperpigmentação e depósitos compostos de detritos celulares, chamados drusen, podem ser vistos espalhados por toda a retina (particularmente na mácula). Em estágios mais severos, a neovascularização choroidal é visível na forma neovascular ("molhada") da DM, enquanto a despigmentação e perda dos coriocapillaris são visíveis na forma atropic avançada ("seca") da AMD (também conhecida como atrofia geográfica). As cataratas podem ser examinadas mais detalhadamente focando o oftalmoscópio em lentes opacificadas.
Subscription Required. Please recommend JoVE to your librarian.




