Overview
Source : Joseph Donroe, MD, médecine interne et pédiatrie, école de médecine de Yale, New Haven, CT.
La prévalence de la maladie vasculaire périphérique (PVD) augmente avec l’âge et est une cause importante de morbidité chez les patients plus âgés, et la maladie artérielle périphérique (PAD) est associée à des complications cardiovasculaires et cérébrovasculaires. Utilisation de diabète, hyperlipidémie, hypertension artérielle et le tabac sont des facteurs de risque de maladie importante. Quand les patients deviennent symptomatiques, ils se plaignent fréquemment de la claudication limb, définie comme une douleur de type crampe musculaire qui s’aggrave avec l’activité et s’améliore avec le reste. Patients atteints d’insuffisance veineuse chronique (IVC) souvent présent avec la basse extrémité enflure, douleur, modifications de la peau et une ulcération.
Alors que les avantages du dépistage des patients asymptomatiques pour les PVD ne sont pas claires, médecins sachent la technique d’examen appropriée lorsque le diagnostic de PVD est envisagé. Cette vidéo examine l’examen vasculaire des membres supérieurs et inférieurs et abdomen. Comme toujours, l’examinateur doit utiliser une méthode systématique de l’examen, mais dans la pratique, l’étendue de l’examen qu'un médecin effectue dépend de leurs soupçons de PVD sous-jacent. Chez un patient qui a ou est susceptible d’avoir des facteurs de risque de maladie vasculaire, l’examen vasculaire doit être approfondie, commençant par inspection, suivie par palpation, puis l’auscultation, et il devrait inclure des manoeuvres spéciales, telles que la détermination de l’indice brachial cheville. Manœuvres qui utilisent un Doppler de poche sont illustrés dans un compagnon vidéo.
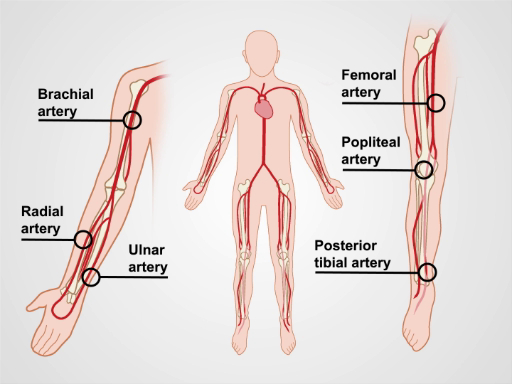
La figure 1. Les artères principales de bras et des jambes.
Procedure
1. préparation
- Lavez-vous les mains avant d’examiner le patient.
- Que le patient soit mis sur une robe. Cet examen n’ait jamais lieu à travers les vêtements.
- Vérifier la tension artérielle dans les deux bras.
2. les extrémités supérieures
- Avoir le mensonge patient en décubitus dorsal sur la table d’examen, avec la tête levée dans une position confortable.
- Commencer par inspection en exposant l’intégralité des deux bras. Noter la symétrie, couleur, modèle cheveux, taille, changements de peau, modifications unguéales, varicosités, atrophie musculaire et traumatismes (tableau 1).
- Palper en utilisant le dos des doigts pour évaluer la température de la peau. Examiner de distal à proximal, comparant un côté à l’autre.
- Évaluer remplissage capillaire en appliquant une pression ferme sur le chiffre de 1re ou 2e distal pour relâcher la pression 5 sec et comte combien de secondes qu’il faut pour la couleur de peau normale à retourner. Un temps de remplissage capillaire normal (CRT) est inférieur à 2 secondes, et une valeur supérieure à 5 s augmente le risque de maladie vasculaire. En outre, CRT peut être prolongée en hypovolémie et des températures ambiantes plus fraîches.
- Palpate pour oedème sur le dos des mains en exerçant une pression ferme pendant au moins 2 secondes. S’il est présent, palper dans la partie proximale, notant l’étendue et la répartition de l’oedème, et si oui ou non il est opposant. L’oedème de grade comme trace, légère, modérée ou grave.
- Palper les artères principales et noter la symétrie, l’intensité et la régularité de l’impulsion. Terminologie utile pour décrire l’intensité des impulsions comprend absent, englobant, normale ou diminuée. En cas de doute, comparez le pouls du patient à votre propre rythme cardiaque. Repères anatomiques permet de trouver le pouls. Si aucun pouls n’est perçue, varier la pression, puis ajustez votre position, étant donné la variabilité dans le chemin d’accès de chaque artère.
- Palper les artères radiales, qui se trouvent latérales au tendon flexor carpi radialis.
- Palper les artères ulnaire, qui sont juste latéraux au tendon fléchisseur ulnaire carpi.
- Palper l’artère brachiale la cubitale, vers le tendon du biceps. L’artère peut être suivie dans la partie proximale dans le sillon médian entre les muscles biceps et triceps.
3. l’Abdomen
- Abaissez la tête de la table afin que le patient est couché à plat.
- Inspecter l’abdomen pour des veines dilatées. Une dilatation des veines autour de l’ombilic peuvent être dû à l’hypertension portale ou d’obstruction de la veine cave inférieure (VCI).
- Pour les veines superficielles dilatées, déterminer la direction de remplissage à l’aide d’un doigt pour comprimer la veine dans la partie proximale.
- Utilisez un deuxième doigt pour enlever le sang dans la partie distale de la veine et puis laisser le doigt en place, comprimant ainsi deux points le long de la veine aplatie.
- Retirer le doigt proximal et notez la vitesse à laquelle la veine recharges.
- Répétez le processus ; Toutefois, enlever le doigt distal et comparer la vitesse de remplissage. Faire attention au sens du remplissage rapide, qui est loin de la source de l’hypertension veineuse.
- Palpate pour l’aorte abdominale, juste au-dessus de l’ombilic et légèrement à gauche de la ligne médiane. Utiliser 3 à 4 blocs de doigts des deux mains pour appliquer des pressions à la baisse lente et régulière. Les mains doivent pointer céphalique et légèrement vers l’autre.
- Une fois que le pouls est rencontré, progressivement réunir plus près du bout des doigts jusqu'à ce que les parois latérales de l’aorte se font sentir. Mesurez la distance entre les doigts.
- Ensuite, auscultatefor les bruits à l’aide de la membrane du stéthoscope, exerçant une pression modérée. Un bruit avec une composante diastolique et systolique est plus susceptible d’être pathologique qu’un bruit systolique seule.
- Ausculter les artères rénales au-dessus de l’ombilic et 1" à 2" latéraux à la ligne médiane.
- Ausculter l’aorte abdominale au-dessus de l’ombilic et à gauche de la ligne médiane.
- Ausculter l’artère iliaque au-dessous de l’ombilic et 1" à 2" latéraux à la ligne médiane.
4. les membres inférieurs.
- Commencer avec inspection en exposant l’intégralité des deux jambes, mais laissez les organes génitaux couverts. Rechercher des changements tel que décrit dans l’étape 2.2 et le tableau 1.
- Palpate pour température, CRT, œdème et artères, tel que décrit à l’étape 2.3.
- Palper les artères de dorsalis pedis (DP), juste latérales au tendon extenseur hallucis longus. Un ou des deux artères DP peuvent être congénitalement absentes chez un faible pourcentage de patients.
- Palper les artères tibial postérieur (PT) à l’aspect postéro-inférieure de la malléole interne.
- Palper les artères poplitées, commençant par la jambe légèrement fléchie au niveau du genou. Placer les deux pouces sur le ligament rotulien et envelopper vos doigts autour du genou, tel que le bout des doigts des terres au milieu du creux poplité. Si il est difficile de déterminer le pouls, flex progressivement le genou dans des intervalles de 15° tout en continuant à palper. S’il est impossible de rencontrer le pouls dans cette position, ont le patient se tournent vers la position couchée, flex au genou et à appuyer l’extrémité inférieure. Placez vos mains de chaque côté du genou et utiliser les pouces pour palper l’artère poplitée.
- Palper les artères fémorales, juste inférieurs du ligament inguinal, environ à mi-chemin entre l’épine iliaque antéro-supérieure et de la symphyse pubienne.
- Ausculter les artères fémorale à l’aide de la cloche ou le diaphragme du stéthoscope, en exerçant une pression légère, afin de ne pas d’induire artificiellement un bruit.
| Conclusion | Maladie artérielle périphérique | Insuffisance veineuse chronique |
| Œdème | Absent ou doux | Présent, unilatérale ou bilatérale |
| Ulcères | Bien délimitée, souvent distale de la jambe, dos du pied, orteils (sites de traumatisme) | Marges irrégulières, souvent sur le tibia antérieur et malléole |
| Distribution de cheveux | A diminué | Pas de changement |
| Couleur | Pâleur (aiguë), hyperémie dépendante (chronique), la gangrène distale (grave) | Hyperpigmentation de brun-rouge |
| Ongles | Diminution de la croissance, épaissie | Épaissie, noircie, Onychomycose |
| Veines variqueuses | Absent | Heure actuelle |
| Atrophie musculaire | Peuvent être présents | Difficiles à détecter en raison de l’oedème important |
| Aspect de la peau | Fine, brillante, atrophique | Épaisse, écailleuse |
| Température | Cool | Pas de changement |
Le tableau 1. Modifications de la peau associées à une maladie vasculaire périphérique.
5. spéciales manoeuvres
- Utiliser le test d’Allen avant canulant l’artère radiale pour assurer un débit adéquat indirecte par le biais de l’Arcade palmaire de l’artère ulnaire.
- Commencer en palpant les artères cubitale et radiales sur le côté.
- Demander au patient de faire un poing serré.
- Appliquer une pression suffisante sur les artères cubitale et radiales d’occlure les.
- Demandez au patient d’ouvrir le poing et noter la pâleur de la paume.
- Communiqué de l’artère ulnaire. S’il présente une circulation collatérale suffisante, la paume devrait devenir rose dans un délai de 3 à 5 sec.
- Test d’utilisation Buerger pour évaluer le PAD des membres inférieurs et il peut également être utile pour prédire la sévérité de la maladie. Avec le patient en décubitus dorsal, élever les jambes à 60° pendant 2 min ou jusqu'à ce que la pâleur de l’extrémité distale est remarquée.
- Abaisser les jambes et les laisser pendre sous le bord de la table. Observer pendant 2 min ou jusqu'à ce qu’une hyperémie est observée sur le dos du pied, ce qui indique une insuffisance artérielle.
- Effectuer les manœuvres suivantes chez les patients atteints de varices de localiser le site de valves incompétentes.
- Effectuez le test de Brodie-Trendelenburg avec le patient en décubitus dorsal.
- Élever la jambe d’intérêt et dépouiller le sang dans la partie proximale de la veine grande saphène (GSV).
- Compresser le GSV juste en dessous de la jonction saphéno-fémorale (JSF), et demander au patient de se tenir.
- Observer le remplissage de la GSV, qui, dans des circonstances normales, remplit de distal à proximal et prend le remplissage rapide de 20 à 30 s avec le GSV occlus suggère une insuffisance des veines perforantes.
- Relâcher la pression sur la GSV. Remplissage accéléré suggère une insuffisance veineuse au niveau de la JSF.
- Effectuez le test de toux pour détecter les reflux à la JSF. Avec le patient debout, palper sur la JSF avec une légère pression.
- Demander au patient de tousser. Un frisson palpable suggère flux rétrograde et l’insuffisance veineuse.
- Pour effectuer le test de Perthes, placer un garrot autour de la jambe, juste au-dessous du genou.
- Demander au patient d’effectuer 10 pose de talon. Vidange des veines variqueuses suggère incompétence au-dessus du niveau du garrot (JSF, la jonction saphéno-poplité ou veines perforantes de cuisse). Si les veines restent distendus, le site de l’insuffisance est le veau veines perforantes.
- Effectuez le test de Brodie-Trendelenburg avec le patient en décubitus dorsal.
La prévalence de la maladie vasculaire périphérique augmente avec l’âge et c’est une cause importante de morbidité chez les patients plus âgés. L’examen vasculaire périphérique joue un rôle clé dans le chevet diagnostic de cette affection.
Maladie vasculaire périphérique, ou PVD, comprend la maladie artérielle périphérique, abrégée en PAD et l’insuffisance veineuse chronique ou CVI. PAD fait référence au rétrécissement des périphériques vaisseaux sanguins artériels principalement causées par l’accumulation de plaques grasses ou l’athérosclérose. Lorsque les patients avec PAD deviennent symptomatiques, ils se plaignent fréquemment de la claudication membre définie comme une douleur de type crampe musculaire qui s’aggrave avec l’activité et s’améliore avec le reste. En revanche, CVI est une condition dans laquelle veineuse périphérique murs deviennent moins flexibles et dilatées et les valves unidirectionnelles ne fonctionnent pas efficacement pour empêcher le flux inversé. Ainsi, conduisant à l’accumulation de sang dans les extrémités. Patients présentant souvent présent avec la basse extrémité enflure, douleur, modifications de la peau et une ulcération de l’ICB.
Lorsque le diagnostic de PVD est envisagé, chaque examinateur devrait suivre la technique d’examen vasculaire périphérique correct, bien que l’étendue de l’examen dépend de la suspicion de la PVD sous-jacent. Cette vidéo examine les étapes générales pour l’examen vasculaire des membres supérieurs, l’abdomen et des membres inférieurs.
Let ' s go sur les étapes nécessaires à un examen de physique vasculaire périphérique complet. Avant l’examen, que le patient soit mis sur une robe. Cette enquête devrait jamais se produire à travers les vêtements. Lavez-vous soigneusement les mains avant de rencontrer le patient.
En entrant dans la salle, tout d’abord vous présenter et expliquer brièvement la procédure que vous allez mener. Vérifier la tension artérielle du patient est dans les deux bras. Après l’enregistrement de la pression artérielle, commencer par l’examen vasculaire des membres supérieurs. Demander au patient de se coucher en décubitus dorsal sur la table d’examen avec la tête levée dans une position confortable. Exposer l’intégralité des deux bras et commencer par une inspection visuelle. Noter la symétrie, couleur, modèle cheveux, taille, changements de peau, modifications unguéales, varicosités, fonte musculaire et un traumatisme.
Ensuite, palper en utilisant le dos des doigts pour évaluer la température de la peau. Examiner de distal à proximal, comparant un côté à l’autre. Ensuite, évaluer remplissage capillaire en appliquant une pression ferme sur le chiffre de première ou deuxième distal pendant cinq secondes. Libérer la pression et le comte combien de secondes qu’il faut pour la couleur de peau normale retourner. Temps de remplissage capillaire normal est inférieur à 2 secondes. Par la suite, palper pour oedème sur le dos des mains en exerçant une pression ferme pendant au moins deux secondes. S’il est présent, palper dans la partie proximale, notant l’étendue et la répartition de l’oedème, et si oui ou non il est opposant. Grade de l’oedème comme trace ou doux, c'est-à-dire 1 + ; modérée ou 2 + ; ou sévère, c’est 3 +.
Ensuite, palper les grandes artères des membres supérieurs. Toujours utiliser les repères anatomiques surfaces pour trouver le pouls. Commencez par localiser le tendon de radialis de carpi de fléchisseur et latérale à celle palper l’artère radiale. Tout en palpant, notez l’intensité, le rythme et la symétrie par rapport à l’autre côté. Intensité peut être décrit comme absente, englobant, normale ou diminuée. En cas de doute, comparez le pouls du patient à votre propre rythme cardiaque. Par la suite, repérez le tendon fléchisseur ulnaire carpi et légèrement latéral lui Palpez l’artère ulnaire. Ensuite, medial pour le tendon du biceps dans la cubitale, palper l’artère brachiale. Cette artère peut être suivie dans la partie proximale dans le sillon médian entre les muscles biceps et triceps. Pour toute artère, si aucun pouls n’est perçue, varier la pression et puis ajustez votre position, étant donné la variabilité dans le chemin d’accès de chaque artère.
Enfin, si vous prévoyez à canule dans l’artère radiale, effectuer des test d’Allen. Demander au patient de faire un coup de poing et appliquer une pression suffisante sur les artères cubitale et radiales d’occlure les. Puis demander au patient d’ouvrir le poing et noter la pâleur de la paume. Communiqué de l’artère ulnaire ; s’il présente une circulation collatérale suffisante, la paume devrait devenir rose dans un délai de 3 à 5 sec. Ici, nous voyons un lent débit collatéral, tandis que d’autre part de la circulation collatérale, c’était bon. Voilà qui termine l’examen vasculaire des membres supérieurs.
Maintenant passons à l’abdomen. Commencez en baissant la tête de la table afin que le patient est couché à plat. Ajuster la robe pour permettre une exposition suffisante de la zone abdominale. Tout d’abord, recherchez les veines dilatées. Le cas échéant, suivez la procédure décrite dans le texte ci-dessous. Ensuite, localisez l’aorte abdominale, qui est juste au-dessus de l’ombilic et légèrement à gauche de la ligne médiane. Puis, Palpez utilisant trois ou quatre plaquettes de doigts des deux mains pour appliquer des pressions à la baisse lente et régulière. Les mains doivent pointer céphalique et légèrement vers l’autre. Une fois que le pouls est rencontré, progressivement réunir plus près du bout des doigts jusqu'à ce que les parois latérales de l’aorte se font sentir. Approximative de la distance entre les doigts, qui est normalement inférieure à 3 cm. Après palpation, utiliser le diaphragme du stéthoscope pour ausculter l’aorte pour bruits, tout en exerçant une pression modérée. En outre, ausculter les artères rénales au-dessus de l’ombilic et un à deux pouces latéraux à la ligne médiane, suivie de l’artère iliaque au-dessous de l’ombilic et un à deux pouces latéraux à la ligne médiane.
La dernière partie de l’examen vasculaire implique des membres inférieurs. Commencer par l’inspection, en exposant l’intégralité des deux jambes, laissant les organes génitaux couverts. Similaires aux membres supérieurs, recherchez les changements en symétrie, couleur, modèle cheveux, taille, changements de peau, modifications unguéales, varicosités, fonte musculaire et un traumatisme. En outre, palper pour température, effectuer le test de remplissage capillaire et palper la présence d’un oedème. Ce patient a eu un non-piqûres oedème de la jambe gauche.
Par la suite, commencer par la palpation des artères principales de la jambe. Tout d’abord, localisez le tendon extenseur hallucis longus et palper l’artère pedis de dorsalis, qui se trouve juste latéral au tendon. Ensuite, repérer la malléole interne et postérieur et inférieur à la malléole, vous trouverez l’artère tibial postérieur. Après cela, palper les artères poplitées. Placer les deux pouces sur le tendon rotulien, légèrement flex le genou du patient et envelopper vos doigts telles que le bout des doigts des terres au milieu du creux poplité. Si il est difficile de déterminer le pouls, flex progressivement le genou dans des intervalles de 15° tout en continuant à palper. S’il est impossible de rencontrer le pouls dans cette position, ont le patient se tournent vers la position couchée, flex au genou et à appuyer l’extrémité inférieure. Maintenant, placez vos mains de chaque côté du genou et utiliser les pouces pour palper l’artère poplitée. Ensuite, palper les artères fémorales, juste inférieurs du ligament inguinal, environ à mi-chemin entre l’épine iliaque antéro-supérieure et de la symphyse pubienne. Enfin, ausculter les artères fémorale à l’aide de la cloche ou le diaphragme, tout en exerçant une légère pression, afin de ne pas d’induire artificiellement un bruit.
« Voilà qui termine l’examen vasculaire périphérique général. Il existe d’autres manoeuvres qui peuvent être faits pour les patients avec suspicion de maladie vasculaire périphérique. Cependant, en réalité, ceux-ci sont rarement effectuées dans le bureau, particulièrement quand l’imagerie est disponible. Ces manoeuvres comprennent le test de la Buerger pour la maladie artérielle périphérique. Et le test de Brodie-Trendelenburg, toux test et le test de Perthes pour patients atteints de varices. Les procédures décrivant ces manœuvres se trouvent dans le texte d’accompagnement. »
Vous avez juste regardé les vidéo de JoVE sur l’examen vasculaire périphérique. Cette vidéo a examiné une méthode systématique et la technique appropriée d’examen vasculaire des extrémités et l’abdomen. Comme tous les aspects de l’examen physique, la pratique est essentielle pour améliorer la précision de l’évaluation vasculaire. En outre, une compréhension de l’anatomie pertinente est importante pour une interprétation correcte des résultats. Comme toujours, Merci pour regarder !
Subscription Required. Please recommend JoVE to your librarian.
Applications and Summary
Maladie vasculaire périphérique est une cause importante de morbidité, notamment chez les patients plus âgés. La détection et le traitement ultérieur du PVD peuvent améliorer la qualité de vie et potentiellement réduire les complications cardiovasculaires et cérébrovasculaires. Dépistage général pour les maladies vasculaires périphériques des extrémités n’est pas une recommandation actuelle de le nous Preventive Services Task Force (USPSTF). Toutefois, l’USPSTF recommande-t-il échographie pour les anévrismes de l’aorte abdominales chez les hommes qui ont fumé et sont âgés de 65 à 75. Par ailleurs, l’American Heart Association/American College of Cardiology recommande un examen vasculaire complète à toute personne en péril des PVD.
Les résultats les plus importants qui rendent PAD plus probable chez un patient incluent caractéristiques ulcères, différence de température asymétrique dans le pied, en l’absence des impulsions et souffles d’un membre. La conclusion plus importante qui plaide contre la plaque significative est la présence d’au moins une impulsion pédale sur une étape donnée. Test de Buerger une positive augmente le risque de maladie plus étendue. Les manœuvres d’examen physique de localiser le site de reflux chez les patients atteints de varices, Perthes et Brodie-Trendelenburg tests sont le plus utile pour exclure une situation particulière comme le site de reflux. La précision globale de ces manœuvres de reflux veineux est limitée, cependant, et la détection du site de reflux est améliorée grâce à l’utilisation d’un Doppler de poche.
Cette vidéo a examiné une méthode systématique et la technique appropriée d’examen vasculaire des extrémités et abdomen et comprenait un examen des manœuvres de diagnostics spéciales qui doit être effectuée si les PVD est suspectée. Comme tous les aspects de l’examen physique, pratique est essentielle pour améliorer la précision et la compréhension de l’anatomie pertinente est importante pour une réussite de l’examen et l’interprétation des conclusions de l’examen.
Subscription Required. Please recommend JoVE to your librarian.




